- Механизм действия блокаторов рецепторов ангиотензина 2
- Общие сведения
- Классификация препаратов
- Как действуют блокаторы?
- Показания к применению
- Дополнительные эффекты
- Побочные эффекты от приема блокаторов
- Особенности применения
- Особенности приема Лозартана
- Противопоказания к приему Валсартана
- Назначение Иберсартана
- Эффективность Эпросартана
- Особенности приема Телмисартана
- Гормон ангиотензин | «О чем думают женщины»-
- Синтез ангиотензина
- Ренин-ангиотензин-альдостероновая система
- Ангиотензин: характеристика, инструкция, аналоги
- Особенности гормона
- Рецепторы гормона
- Разработки ученых в медикаментозной сфере
- Виды лекарств
- Особенности приема препаратов
- Ангиотензин-ренин-альдостероновая система: схема, функции и ее роль
- Механизм работы
- Ситуации, при которых ренин выделяется в кровь
- Схема ренин-ангиотензин-альдостероновой системы
- Значение РААС для жизни и медицины
- Высокоэффективные группы препаратов, которые синтезированы благодаря изучению РААС
- Бар – недостаточно изученные, но эффективные гипотензивные препараты
- Исторические сведения
- Почему и как БАР понижают давление
- Особенности применения БАР
- Валсартан
- Ирбесартан
- Кандесартан
- Лозартан калия
- Телмисартан
- Эпросартан
Механизм действия блокаторов рецепторов ангиотензина 2
Общие сведения
Блокаторы ангиотензиновых рецепторов (АРА) – новый класс препаратов, которые регулируют и нормализуют артериальное давление. Не уступают по эффективности препаратам с аналогичным спектром действия, но в отличие от них имеют один неоспоримый плюс – практически не имеют побочных эффектов.
Среди положительных свойств препаратов можно также отметить то, что они благотворно влияют на прогноз пациента страдающего гипертонией, способны защищать мозг, почки и сердце от поражений.
Наиболее распространенные группы лекарств:
- сартаны;
- антагонисты рецепторов ангиотензина;
- блокаторы рецепторов ангиотензина.
Исследования этих препаратов, на данный момент, находятся пока ещё только в начальной стадии и будут продолжаться на протяжении ещё, как минимум, 4 лет. Существуют некоторые противопоказания к применению блокаторов рецепторов ангиотензина 2.
Применение препаратов недопустимо при беременности и во время кормления грудью, при гиперкалиемии, а также пациентам с тяжёлой формой почечной недостаточности и двухсторонним стенозом почечных артерий. Нельзя применять эти препараты детям.
Классификация препаратов
Блокаторы рецепторов ангиотензина по химическим составляющим можно разделить на 4 группы:
- Телмисартан. Небифиниловое производное тетразола.
- Эпросартан. Небифениловый нететразол.
- Валсартан. Нециклическое соединение.
- Лозартан, Кандесартан, Ирбесартан. Эта группа относится к бифениловым производным тетразола.
Существует множество торговых названий сартанов. Некоторые из них приведены в таблице:
| Валсартан | Валсафорс, Валаар, Вальсакор, Валз, Тарег, Тантордио, Нортиван, Диован |
| Лозасартан | Лозартан, Лотор, Лосакор, Лозап, Лориста, Лозарел, Вазотенз, Блоктран, Зисакар, Козаар, Карзатан |
| Телмисартан | Прайтор, Микардис |
| Эпросартан | Теветен |
| Иберсартан | Ирсан, Ибертан, Фирмаста, Апровель |
| Олмесартан | Олиместра, Кардосал |
| Кандесартан | Кандесар, Кандекор, Атаканд, Ангиаканд, Гипосарт, Ордисс |
| Азилсартан | Эдарби |
Как действуют блокаторы?
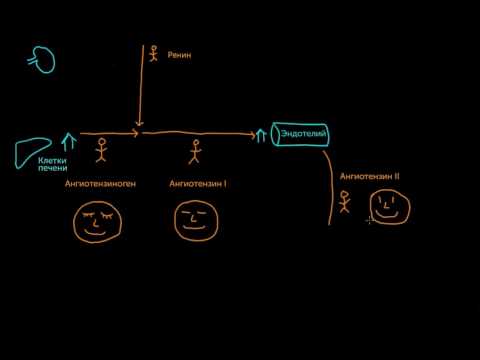
Во время того, как артериальное давление начинает понижаться в почках, на фоне гипоксии (нехватке кислорода) вырабатывается ренин. Он оказывает влияние на неактивный ангиотензиноген, который трансформируется в ангиотензин 1. На него действует ангиотензинпревращающий фермент, который и переходит в форму ангиотензина 2.
Вступая в связь с рецепторами, ангиотензин 2 резко повышает артериальное давление. АРА действуют на эти рецепторы, из-за чего и снижается давление.
Блокаторы рецепторов ангиотензина не только борются с гипертензией, но и оказывают такое действие:
- уменьшение гипертрофии левого желудочка;
- уменьшение желудочковой аритмии;
- уменьшение инсулинорезистенции;
- улучшение диастолической функции;
- снижение микроальбуминурии (выделение белка с мочой);
- улучшение работы почек у пациентов с диабетической нефропатией;
- улучшение кровообращения (при хронической сердечной недостаточности).
Сартаны могут быть использованы для профилактики структурных изменений в тканях почек и сердца, а также атеросклероза.
Кроме того, АРА в своём составе могут содержать активные метаболиты. В некоторых препаратах активные метаболиты действуют дольше самих лекарств.
Для повышения эффективности антагонисты рекомендуется принимать с тиазидными диуретиками. Мочегонные препараты не только усиливают действие АРА, но и пролонгируют их действие.
Показания к применению
Применение блокаторов рецепторов ангиотензина 2 рекомендовано пациентам со следующими патологиями:
- Артериальная гипертензия. Гипертоническая болезнь – главное показание к применению сартанов. Антагонисты ангиотензиновых рецепторов хорошо переносятся пациентами, этот эффект можно сравнить с плацебо. Практически не вызывают неконтролируемую гипотензию. Также эти препараты, в отличие от бета-блокаторов, не влияют на обменные процессы и на половую функцию, отсутствует аритмогенный эффект. В сравнение с ингибиторами ангиотензинпревращающего фермента, АРА практически не вызывают кашель и ангионевротический отёк, не повышают концентрацию калия в крови. Блокаторы рецепторов ангиотензина редко вызывают толерантность к препарату у пациентов. Максимальный и стойкий эффект от приёма препарата наблюдается через две–четыре недели.
- Поражение почек (нефропатия). Эта патология является осложнением гипертонии и/или сахарного диабета. На улучшение прогноза влияет уменьшение выделенного белка в моче, что замедляет процесс развития почечной недостаточности. Согласно последним исследованиям АРА уменьшают протеинурию (выделение белка с мочой), защищая почки, но эти результаты ещё не до конца доказаны.
- Сердечная недостаточность. Развитие этой патологии обусловлено активностью ренин-ангиотензин-альдостероновой системы. В самом начале заболевания это улучшает деятельность сердца, выполняя компенсаторную функцию. В ходе развития болезни происходит ремоделирование миокарда, что, в конечном счете, приводит к его дисфункции. Лечение при помощи блокаторов ангиотензиновых рецепторов при сердечной недостаточности обусловлено тем, что они способны избирательно подавлять активность ренин-ангиотензин-альдостероновой системы.
Кроме того, среди показаний к применению блокаторов ангиотензиновых рецепторов являются такие заболевания:
- инфаркт миокарда;
- диабетическая нефропатия;
- метаболический синдром;
- фибрилляция предсердий;
- непереносимость ингибиторов АПФ.
Дополнительные эффекты
Среди действий блокаторов рецепторов ангиотензина 2 отмечается также сниженный уровень холестерин липопротеидов низкой плотности и общего холестерина, улучшая показатели липидного обмена. Также эти препараты снижают показатели мочевой кислоты в крови.
Сартаны обладают следующими дополнительными клиническими эффектами:
- аритмический эффект;
- защита клеток нервной системы;
- метаболические эффекты.
Побочные эффекты от приема блокаторов
Блокаторы рецепторов ангиотензина 2 отличаются хорошей переносимостью организмом больного. В принципе, эти препараты не имеют специфических побочных эффектов, в отличие от других групп препаратов аналогичного действия, но могут вызывать аллергические реакции, как и любой другой препарат.
Среди немногочисленных побочных эффектов можно отметить следующие:
- головокружение;
- головная боль;
- бессонница;
- боль в животе;
- тошнота;
- рвота;
- запор.
В редких случаях пациент может наблюдать у себя такие расстройства:
- болезненные ощущения в мышцах;
- боли в суставах;
- повышение температуры тела;
- проявление симптомов ОРВИ (насморк, кашель, боль в горле).
Иногда отмечаются побочные эффекты со стороны мочеполовой и сердечно-сосудистой систем.
Особенности применения
Как правило, препараты, блокирующие ангиотензиновые рецепторы, выпускают форме таблеток, пить которые можно не зависимо от приёма пищи. Максимально устойчивая концентрация препарата достигается спустя две недели регулярного приёма. Срок выведения из организма – минимум 9 часов.
Сартаны рекомендованы пациентам, у которых есть противопоказания к применению ингибиторов АПФ. Дозу подбирает врач исходя из индивидуальных особенностей организма больного.
Блокаторы ангиотензина 2 могут отличаться между собой по спектру действия.
Особенности приема Лозартана
Курс лечения гипертензии составляет 3 недели и более, в зависимости от индивидуальных особенностей.
Кроме того, этот препарат снижает концентрацию мочевой кислоты в крови и выводит воды натрия из организма. Дозировка корректируется лечащим врачом исходя из следующих показателей:
- Комбинированное лечение, включающее применение этого препарата с диуретиками, предполагает употребление не более 25 мг. в сутки.
- При возникновении побочных эффектов, таких как головная боль, головокружение, снижение артериального давления дозировку препарата необходимо снизить.
- У пациентов с печёночной и почечной недостаточностью препарат назначают с осторожностью и в малых дозах.
Противопоказания к приему Валсартана
Препарат воздействует только на рецепторы АТ-1, блокируя их. Эффект от однократного приёма достигается спустя 2 часа. Назначается только лечащим врачом, так как существует риск того, что препарат может навредить.
С осторожностью подходить к использованию препарата следует пациентам, у которых наблюдаются такие патологии:
- Непроходимость жёлчных путей. Препарат выводится из организма с желчью, поэтому больным, у которых наблюдаются нарушения в работе этого органа, не рекомендуется применение валсартана.
- Реноваскулярная гипертензия. У пациентов с этим диагнозом необходим контроль уровня мочевины сыворотке крови, а также креатинина.
- Дисбаланс водно-солевого обмена. В этом случае в обязательном порядке требуется коррекция этого нарушения.
Важно! При использовании Валсартана у пациента могут наблюдаться такие симптомы, как кашель, отёки, диарея, бессонница, снижение половой функции. Во время приёма препарата появляется риск развития различных вирусных инфекций.
С осторожностью следует принимать препарат во время выполнения работ, требующих максимальной концентрации внимания.
Назначение Иберсартана
Действие препарата направлено на:
Эффект от приема этого препарата достигается по истечении 3 часов. После завершения курса приёма Иберсартана артериальное давление планомерно возвращается к своей исходной величине.
Иберсартан не предотвращает развитие атеросклероза, в отличие от большинства антагонистов рецепторов ангиотензина, так как не влияет на липидный обмен.
Важно! Препарат предполагает ежедневный приём в одно и то же время. При пропуске приёма удваивать дозу категорически не рекомендуется.
https://youtube.com/watch?v=1wQfEcVnK_0
Побочные реакции при приёме Иберсартана:
- головная боль;
- тошнота;
- головокружение;
- слабость.
Эффективность Эпросартана
При лечении гипертензии оказывает мягкий и стойкий эффект на протяжении суток. При прекращении приёма не наблюдается резких скачков давления. Эпросартан назначают даже при сахарном диабете, так как он не влияет на уровень сахара в крови. Препарат также можно принимать пациентам с почечной недостаточностью.
Эпросартан имеет следующие побочные эффекты:
- кашель;
- насморк;
- головокружение;
- головная боль;
- диарея;
- боль за грудиной;
- одышка.
Побочные реакции, как правило, носят кратковременный характер и не требуют корректировки дозы или полной отмены препарата.
Препарат не назначают беременным, во время кормления грудью и детям. Не назначают Эпросартан пациентам со стенозом почечных артерий, а также при первичном гиперальдостеронизме.
Особенности приема Телмисартана
Наиболее сильный препарат среди сартанов. Вытесняет ангиотензин 2 из связи с рецепторами АТ-1. Может назначаться пациентам с нарушением в работе почек, при этом дозировка не меняется. Однако в некоторых случаях может вызывать гипотонию даже в малых дозах.
Телмисартан противопоказан пациентам с такими нарушениями:
- первичный альдостеронизм;
- тяжёлые нарушения функции печени и почек.
Не назначают препарат во время беременности и в период лактации, а также детям и подросткам.
Среди побочных эффектов применения Телмисартана можно отметить:
- диспепсию;
- диарею;
- ангионевротический отёк;
- боли в пояснице;
- боли в мышцах;
- развитие инфекционных заболеваний.
Телмисартан относится к группе препаратов, которые действуют по накоплению. Максимальный эффект от применения может быть достигнут спустя месяц регулярного приёма препарата. Поэтому важно не корректировать самостоятельно дозировку в первые недели приёма.
Несмотря на то, что препараты, блокирующие ангиотензиновые рецепторы имеют минимум противопоказаний и побочных эффектов принимать их следует с осторожностью ввиду того, что эти средства находятся ещё на стадии изучения. Корректную дозу для лечения повышенного артериального давления у больного может назначать исключительно лечащий врач, так как самолечение может привести к нежелательным последствиям.
Источник: https://gormonys.ru/preparaty/blokatory-receptorov.html
Гормон ангиотензин | «О чем думают женщины»-
Ангиотензин – это пептидный гормон, который вызывает сужение кровеносных сосудов (вазоконстрикцию), повышение артериального давления, а также высвобождение альдостерона из коры надпочечников в кровеносное русло.
Ангиотензин способствует повышению артериального давления за счет сужения кровеносных сосудов
Ангиотензин играет значимую роль в ренин-ангиотензин-альдостероновой системе, которая является главной целью лекарственных средств, снижающих артериальное давление.
Основной механизм действия антагонистов рецепторов ангиотензина 2 связан с блокадой АТ1-рецепторов, за счет чего устраняется неблагоприятное воздействие ангиотензина 2 на тонус сосудов и нормализуется повышенное артериальное давление.
Уровень ангиотензина в крови повышается при почечной гипертензии и новообразованиях почек, продуцирующих ренин, а понижается при обезвоживании организма, синдроме Конна и удалении почки.
Синтез ангиотензина
Предшественником ангиотензина является ангиотензиноген – белок класса глобулинов, который относится к серпинам и вырабатывается преимущественно печенью.
Выработка ангиотензина 1 происходит под влиянием на ангиотензиноген ренина. Ренин – протеолитический фермент, который относится к наиболее значимым почечным факторам, принимающим участие в регуляции артериального давления, при этом сам он прессорными свойствами не обладает.
Ангиотензин 1 также не обладает вазопрессорной активностью и быстро превращается в ангиотензин 2, который является наиболее мощным из всех известных прессорных факторов.
Превращение ангиотензина 1 в ангиотензин 2 происходит за счет удаления С-концевых остатков под воздействием ангиотензинпревращающего фермента, который присутствует во всех тканях организма, однако больше всего синтезируется в легких. Последующее расщепление ангиотензина 2 обусловливает образование ангиотензина 3 и ангиотензина 4.
Помимо этого, способностью образовывать ангиотензин 2 из ангиотензина 1 обладают тонин, химазы, катепсин G и другие сериновые протеазы, что является так называемым альтернативным путем образования ангиотензина 2.
Ренин-ангиотензин-альдостероновая система
Ренин-ангиотензин-альдостероновая система – это гормональная система, которая обеспечивает регуляцию артериального давления и объема циркулирующей в организме крови.
Лекарственные средства, действующие путем блокады ангиотензиновых рецепторов, были созданы в ходе изучения ингибиторов ангиотензина 2, которые способны блокировать его образование или действие и таким образом снижать активность ренин-ангиотензин-альдостероновой системы.
Ренин-ангиотензин-альдостероновый каскад начинается с синтеза препроренина путем трансляции рениновой мРНК в юкстагломерулярных клетках афферентных артериол почек, где из препроренина, в свою очередь, образуется проренин.
Значительная часть последнего путем экзоцитоза выбрасывается в кровоток, однако часть проренина превращается в ренин в секреторных гранулах юкстагломерулярных клеток, затем также выделяясь в кровеносное русло. По этой причине в норме объем циркулирующего в крови проренина значительно выше концентрации активного ренина.
Контроль выработки ренина является определяющим фактором активности ренин-ангиотензин-альдостероновой системы.
Ренин регулирует синтез ангиотензина 1, не обладающего биологической активностью и выступающего прекурсором ангиотензина 2, служащего сильным вазоконстриктором прямого действия. Под его влиянием происходит сужение кровеносных сосудов и последующее повышение кровяного давления.
Также он имеет протромботический эффект – регулирует адгезию и агрегацию тромбоцитов. Кроме того, ангиотензин 2 потенциирует высвобождение норадреналина, повышает выработку адренокортикотропного гормона и антидиуретического гормона, способен вызывать чувство жажды.
За счет повышения давления в почках и сужения эфферентных артериол ангиотензин 2 увеличивает скорость гломерулярной фильтрации.
Задача ренин-ангиотензин-альдостероновой системы — регуляция артериального давления
Ангиотензин 2 оказывает свое действие на клетки организма через рецепторы ангиотензина (АТ-рецепторы) разных типов. Наибольшее сродство ангиотензин 2 имеет к АТ1-рецепторам, которые локализуются преимущественно в гладкой мускулатуре кровеносных сосудов, сердце, некоторых областях мозга, печени, почках, коре надпочечников.
Период полураспада ангиотензина 2 составляет 12 минут. Ангиотензин 3, формирующийся из ангиотензина 2, обладает 40% его активности. Период полураспада ангиотензина 3 в кровотоке составляет примерно 30 секунд, в тканях организма – 15–30 минут. Ангиотензин 4 является гексопептидом и схож по своим свойствам с ангиотензином 3.
Продолжительное повышение концентрации ангиотензина 2 приводит к уменьшению чувствительности клеток к инсулину с высоким риском развития сахарного диабета второго типа.
Ангиотензин 2 и внеклеточный уровень ионов калия относятся к наиболее значимым регуляторам альдостерона, который является важным регулятором баланса калия и натрия в организме и играет значимую роль в контроле объема жидкостей.
Он увеличивает реабсорбцию воды и натрия в дистальных извитых канальцах, собирательных трубках, слюнных и потовых железах, толстом кишечнике, вызывая экскрецию ионов калия и водорода.
Повышенная концентрация альдостерона в крови приводит к задержке в организме натрия и усиленному выделению калия с мочой, то есть к снижению уровня данного микроэлемента в сыворотке крови (гипокалиемия).
Источник:
Ангиотензин: характеристика, инструкция, аналоги
Роль гормона ангиотензина для работы сердечно-сосудистой системы неоднозначна и во многом зависит от рецепторов, с которыми он взаимодействует. Наиболее известно его влияние на рецепторы первого типа, которые вызывают сужение сосудов, возрастание кровяного давления, способствуют синтезу гормона альдостерона, что влияет на количество солей в крови и объем циркулирующей крови.
Особенности гормона
Образование ангиотензина (ангиотонин, гипертензин) происходит путем сложных преобразований. Предшественником гормона является белок ангиотензиноген, большую часть которого вырабатывает печень.
Белок этот относится к серпинам, большинство которых тормозят (ингибируют) ферменты, расщепляющие пептидную связь между аминокислотами в белках.
Но в отличие от многих из них, ангиотензиноген на другие белки такого влияния не имеет.
https://www.youtube.com/watch?v=dQvuYRj1O-o
Выработка белка повышается под воздействием гормонов надпочечников (прежде всего, кортикостероидов), эстрогенов, тиреоидных гормонов щитовидной железы, а также ангиотензина II, в который этот белок впоследствии преобразуется.
Делает ангиотензиноген это не сразу: сначала под воздействием ренина, которые вырабатывают артериолы почечных клубочков в ответ на понижение внутрипочечного давления, ангиотензиноген трансформируется в первую, неактивную форму гормона.
Затем на него оказывает влияние ангиотензин превращающий фермент (АПФ), что образуется в лёгких и отщепляет от него две последние аминокислоты. В результате получается состоящий из восьми аминокислот активный октапептид, известный как ангиотонин II, который при взаимодействии с рецепторами оказывает влияние на сердечно-сосудистую, нервную системы, надпочечники и почки.
При этом гипертензин обладает не только сосудосуживающим действием и стимулирует выработку альдостерона, но и в больших количествах в одном из отделов головного мозга, гипоталамусе, повышает синтез вазопрессина, который влияет на выведение воды почками, способствует появлению чувства жажды.
Рецепторы гормона
В настоящий момент обнаружено несколько типов рецепторов ангиотонина II. Лучше всего изучены рецепторы подтипа АТ1 и АТ2. Большинство воздействий на организм как позитивных, так и негативных, происходит при взаимодействии гормона с рецепторами первого подтипа. Находятся они во многих тканях, больше всего – в гладких мышцах сердца, сосудов, в почках.
Влияют на сужение мелких артерий почечных клубочков, вызывая возрастание давления в них, способствуют реабсорбации (обратному всасыванию) натрия в почечных канальцах. От них во многом зависит синтез вазопрессина, альдостерона, эндотелина-1, работа адреналина и норадреналина, они же принимают участие в освобождение ренина.
К негативным воздействиям относят:
- угнетение апоптоза – апоптозом называют регулируемый процесс, во время которого организм избавляется от ненужных или поврежденных клеток, в том числе от злокачественных. Ангиотонин при влиянии на рецепторы первого типа способен притормозить их распад в клетках аорты и коронарных сосудов;
- увеличение количества «плохого холестерина», который способен спровоцировать атеросклероз;
- стимуляция разрастания гладкомышечных стенок сосудов;
- увеличение риска образования тромбов, которые замедляют ток крови по сосудам;
- гиперплазия интимы – утолщение внутренней оболочки кровеносных сосудов;
- активизация процессов ремоделирования сердца и сосудов, которая выражается в способности органа изменять свою структуру из-за патологических процессов, является одним из факторов артериальной гипертензии.
Так, при слишком активной деятельности ренин-ангиотензиновой системы, которая регулирует давление и объем крови в организме, рецепторы АТ1 оказывают прямое и косвенное воздействие на повышение артериального давления. Также они негативно влияют на сердечно-сосудистую систему, вызывая утолщение стенок артерий, увеличение миокарда и другие недуги.
Рецепторы второго подтипа также распространены по всему организму, больше всего находятся в клетках плода, после рождения их количество начинает уменьшаться. Некоторые исследования позволили предположить, что они оказывают существенное влияние на развитие и рост клеток эмбриона, формируют исследовательское поведение.
Доказано, что число рецепторов второго подтипа может возрастать при повреждении сосудов и других тканей, сердечной недостаточности, инфаркте. Это позволило выдвинуть предположение, что АТ2 участвуют в регенерации клеток и, в отличие от АТ1, способствуют апоптозу (гибели поврежденных клеток).
Исходя из этого, исследователи выдвинули предположение, что эффекты, которые оказывает ангиотонин через рецепторы второго подтипа, прямо противоположны его воздействию на организм через АТ1-рецепторы.
В результате стимуляции АТ2 происходит вазодилатация (расширение просвета артерий и других кровеносных сосудов), тормозится увеличение мышечных стенок сердца.
Воздействие этих рецепторов на организм находится лишь на стадии изучения, поэтому их влияние мало изучено.
https://youtube.com/watch?v=WYtbyYXgXtI
Также почти неизвестна реакция организма на рецепторы третьего типа, которые были обнаружены на стенках нейронов, а также на АТ4, что расположены на эндотелиальных клетках, и отвечают за расширение и восстановление сети кровеносных сосудов, рост тканей и заживление при повреждениях. Также рецепторы четвертого подвида были найдены на стенках нейронов, и согласно предположениям отвечают за познавательные функции.
Разработки ученых в медикаментозной сфере
В результате многолетних исследований ренин-ангиотензиновой системы было создано немало лекарств, действие которых направлено на целенаправленное воздействие на отдельные части этой системы.
Особое внимание ученые уделили негативному воздействию на организм рецепторов первого подтипа, что оказывают большое влияние на развитие сердечно-сосудистых осложнений, и поставили задачу разработать лекарства, направленные на блокирование этих рецепторов.
Поскольку стало очевидно, что таким образом можно лечить артериальную гипертонию и предупредить сердечно-сосудистые осложнения.
В ходе разработок стало очевидно, что блокаторы рецепторов ангиотензина более эффективны, чем ингибиторы ангиотензин превращающего фермента, поскольку действуют сразу в нескольких направлениях и способны просачиваться сквозь гематоэнцефалический барьер.
Он разделяет центрально-нервную и кровеносную системы, защищая нервную ткань от находящихся в крови патогенов, токсинов, а также клеток иммунной системы, что из-за сбоев идентифицируют мозг как инородную ткань. Также он является барьером для некоторых лекарств, направленных на терапию нервной системы (зато пропускает питательные и биоактивные элементы).
Блокаторы рецепторов ангиотензина, проникнув сквозь барьер, притормаживают медиаторные процессы, что происходят в симпатической нервной системе. В результате угнетается высвобождение норадреналина и уменьшается стимуляция адреналиновых рецепторов, что находятся в гладких мышцах сосудов. Это приводит к возрастанию просвета кровеносных сосудов.
При этом каждый препарат обладает своими особенностями, например, такое влияние на организм особенно сильно выражено у эпроссартана, тогда как воздействие других блокаторов на симпатическую нервную систему противоречивы.
Таким методом лекарства блокируют развитие эффектов, которые гормон оказывает на организм через рецепторы первого подтипа, предупреждая негативное воздействие ангиотонина на сосудистый тонус, способствуя обратному развитию гипертрофии левого желудочка и уменьшая слишком высокое артериальное давление. Регулярный продолжительный прием ингибиторов вызывает снижение гипертрофии кардиомиоцитов, разрастания гладкомышечных клеток сосудов, мезангиальных клеток и т.д.
Также необходимо заметить, что все антагонисты рецепторов ангиотензина характеризуются избирательным действием, которое направленно именно на то, чтобы блокировать рецепторы первого подтипа: на них они воздействуют в тысячи раз сильнее, чем на АТ2. Причем разница во влиянии для лозартана превышает тысячу раз, валсартана – двадцать тысяч раз.
При повышенной концентрации ангиотензина, что сопровождается блокадой АТ1-рецепторов, начинают проявляться защитные свойства гормона. Выражаются они в стимуляции рецепторов второго подтипа, что приводит к увеличению просвета кровеносных сосудов, замедление разрастания клеток и др.
Также при повышенном количестве ангиотензинов первого и второго типа образуется ангиотонин-(1-7), который также обладает сосудорасширяющим и натрийуретическим действиями. На организм он влияет через неидентифицированные АТх рецепторы.
Виды лекарств
Антагонисты рецепторов ангиотензина принято делить по химическому составу, фармакологическим характеристикам, способу связывания с рецепторами. Если говорить о химической структуре, ингибиторы принято делить на следующие виды:
- бифениловые производные тетразола (лозартан);
- бифениловые нететразоловые соединения (телмисартан);
- небифениловые нететразоловые соединения (эпросартан).
Что касается фармакологической активности, то ингибиторы могут являть собой активные лекарственные формы, которые характеризуются фармакологической активностью (валсартан).
Или же быть пролекарствами, которые активизируются после преобразования в печени (кандесартана цилексетил).
Некоторые ингибиторы содержат активные метаболиты (продукты обмена веществ), присутствие которых характеризуется более сильным и длительным воздействием на организм.
По механизму связывания препараты делят на такие, что обратимо связываются с рецепторами (лозартан, эпросартан), то есть при определенных ситуациях, например, когда происходит возрастание количества ангитензина в ответ на снижение циркулирующей крови, ингибиторы могут быть вытесненными из мест связывания. Есть и такие лекарства, что связываются с рецепторами необратимо.
Особенности приема препаратов
Больному назначают прием ингибиторов рецепторов ангиотензина при наличии артериальной гипертензии как при слабой, так и тяжелой форме недуга. Повысить эффективность блокаторов способно их сочетание с тиазидными диуретиками, поэтому уже разработаны препараты, что содержат в себе комбинацию этих лекарств.
Антогонисты рецепторов не являются препаратами быстрого действия, на организм они воздействуют плавно, постепенно, эффект держится около суток. При регулярной терапии выраженный лечебный эффект можно увидеть через две, и даже шесть недель после начала терапии. Принимать их можно вне зависимости от приема пищи, для эффективного лечения достаточно раз в день.
Препараты хорошо воздействуют на больных вне зависимости от пола и возраста, в т. ч. и на пожилых пациентов. Организм хорошо переносит все виды этих лекарств, что дает возможность использовать их для лечения больных с уже обнаруженной сердечно-сосудистой патологией.
Блокаторы рецепторов АТ1 имеют противопоказания и предостережения.
Они запрещены людям с индивидуальной непереносимостью компонентов лекарства, беременным женщинам и в период лактации: они могут вызвать патологические изменения в организме малыша, результатом чего является его смерть в утробе матери или после рождения (это было установлено в ходе экспериментов над животными). Также не рекомендуют применять эти лекарства для лечения детей: насколько препараты для них безопасны, на сегодняшний день не определено.
С осторожностью врачи назначают ингибиторы людям, которые имеют пониженный объем циркулирующей крови, или анализы показали пониженное количество натрия в крови. Это обычно бывает при терапии диуретиками, если человек находится на бессолевой диете, при диарее. С оглядкой нужно применять препарат при аортальном или митральном стенозе, обструктивной гипертрофической кардиомиопатии.
Нежелателен прием лекарства людям, что находятся на гемодиализе (метод внепочечного очищения крови при почечной недостаточности). Если лечение назначают на фоне почечного заболевания, необходим постоянный контроль концентрации калия и крептинина сыворотки. Неэффективен препарат, если анализы показали повышенное количество альдостерона в крови.
Источник: https://ogormonah.ru/gormony/blokatoryi-retseptorov-angiotenzina.html
Ангиотензин-ренин-альдостероновая система: схема, функции и ее роль
Ренин-ангиотензин-альдостероновая система является комплексом ферментов и гормонов, которые поддерживают гомеостаз. Регулирует равновесие соли и воды в организме и уровень артериального давления.
Механизм работы
Физиология ренин-ангиотензин-альдостероновой системы берет начало на границе коркового и мозгового вещества почки, где имеются юкстагломерулярные клетки, вырабатывающие пептидазу (фермент) – ренин.
Ренин является гормоном и начальным звеном РААС.
Ситуации, при которых ренин выделяется в кровь
Существует несколько состояний, при которых идет попадание гормона в кровеносное русло:
- Уменьшение кровотока в ткани почек – при воспалительных процессах (гломерулонефрит др.), при диабетической нефропатии, опухолях почек.
- Снижение объема циркулирующей крови (при кровотечении, многократной рвоте, поносах, ожогах).
- Падение уровня артериального давления. В артериях почек имеются барорецепторы, которые реагируют на изменение системного давления.
- Изменение концентрации ионов натрия. В организме человека имеются скопления клеток, которые отвечают на изменение ионного состава крови стимуляцией выработки ренина. Соль теряется при обильном потоотделении, а также при рвоте.
- Стрессы, психоэмоциональные нагрузки. Юкстагломерулярный аппарат почки иннервируется симпатическими нервами, которые активируются при негативных психологических влияниях.
В крови ренин встречается с белком – ангиотензиногеном, который вырабатывается клетками печени и забирает у него фрагмент. Образуется ангиотензин I, который является источником воздействия для ангиотензинпревращающего фермента (АПФ). В итоге получается ангиотензин II, который служит вторым звеном и является мощным вазоконстриктором артериальной системы (суживает сосуды).
Цель: повысить артериальное давление.
- Способствует синтезу альдостерона в клубочковой зоне коры надпочечников.
- Воздействует на центр голода и жажды в головном мозге, вызывая “солевой” аппетит. Поведение человека становится мотивированным на поиск воды и соленой пищи.
- Влияет на симпатические нервы, способствуя высвобождению норадреналина, который тоже является вазоконстриктором, но менее слабым по действию.
- Воздействует на сосуды, вызывая их спазм.
- Участвует в развитии хронической сердечной недостаточности: способствует пролиферации, фиброзу сосудов и миокарда.
- Снижает скорость клубочковой фильтрации.
- Тормозит выработку брадикинина.
Альдостерон – третий компонент, который действует на конечные канальцы почек и способствует выделению из организма ионов калия, магния и обратному всасыванию (реабсорбции) натрия, хлора, воды.
Благодаря этому возрастает объем циркулирующей жидкости, поднимаются цифры артериального давления, и усиливается почечный кровоток.
Рецепторы к альдостерону имеются не только в почках, но и в сердце, сосудах.
Когда организм достигает гомеостаза, начинают вырабатываться вазодилататоры (вещества, расширяющие сосуды) – брадикинин и каллидин. А компоненты РААС разрушаются в печени.
Схема ренин-ангиотензин-альдостероновой системы
Как любая система, РААС может давать сбой. Патофизиология ренин-ангиотензин-альдостероновой системы проявляет при следующих состояниях:
- Поражение коры надпочечников (инфекция, кровоизлияние и травма). Развивается состояние нехватки альдостерона, и организм начинает терять натрий, хлор и воду, что приводит к уменьшению объема циркулирующей жидкости и снижению артериального давления. Состояние компенсируют введением солевых растворов и стимуляторов рецепторов к альдостерону.
- Опухоль коры надпочечников приводит к избытку альдостерона, который реализует свои эффекты и повышает давление. Также активизируются процессы деления клеток, возникает гипертрофия и фиброз миокарда, и развивается сердечная недостаточность.
- Патология печени, когда нарушается разрушение альдостерона и происходит его накопление. Патология лечится блокаторами рецепторов к альдостерону.
- Стеноз почечной артерии.
- Воспалительные заболевания почек.
Значение РААС для жизни и медицины
Ренин-ангиотензин-альдостероновая система и ее роль в организме:
- принимает активное участие в поддержании нормального показателя артериального давления;
- обеспечивает равновесие воды и солей в организме;
- поддерживает кислотно-основной баланс крови.
Система может давать сбой. Воздействуя на ее компоненты, можно бороться с гипертонической болезнью. Механизм возникновения почечной гипертензии также тесно связан с РААС.
Высокоэффективные группы препаратов, которые синтезированы благодаря изучению РААС
- “Прилы”. Ингибиторы (блокаторы) АПФ. Ангиотензин I не переходит в ангиотензин II. Нет вазоконстрикции – нет повышения артериального давления. Препараты: Амприлан, Эналаприл, Каптоприл и др. Ингибиторы АПФ значительно улучшают качество жизни больных сахарным диабетом, обеспечивая профилактику почечной недостаточности.
Препараты принимают в минимальной дозировке, которая не вызывает снижения давления, а лишь улучшает местный кровоток и клубочковую фильтрацию. Медикаменты незаменимы при почечной недостаточности, хронической болезни сердца и служат одним из средств лечения гипертонической болезни (если нет противопоказаний).
- “Сартаны”. Блокаторы рецепторов к ангиотензину II.
Сосуды не реагируют на него и не сокращаются. Препараты: Лозартан, Эпросартан и др.
Противоположной ренин-ангиотензин-альдостероновой системе является кининовая. Поэтому блокирование РААС приводит к повышению в крови компонентов кининовой системы (брадикинин и др.), что благоприятно влияет на ткани сердца и стенки сосудов.
Миокард не испытывает голодания, потому как брадикинин усиливает местный кровоток, стимулирует выработку естественных вазодилататоров в клетках мозгового вещества почек и микроцитах собирательных трубочек – простагландинов Е и И2. Они нейтрализуют прессорное действие ангиотензина II.
Сосуды не спазмированы, что обеспечивает адекватное кровоснабжение органов и тканей организма, кровь не задерживается и снижается формирование атеросклеротических бляшек и тромбов. Кинины благоприятно воздействуют на почки, увеличивают диурез (суточное выделение мочи).
Источник: http://fb.ru/article/339563/angiotenzin-renin-aldosteronovaya-sistema-shema-funktsii-i-ee-rol
Бар – недостаточно изученные, но эффективные гипотензивные препараты
Поиски надёжного гипотензивного средства с минимальными побочными реакциями продолжаются несколько столетий. За это время были выявлены причины повышения давления, создано множество групп препаратов.
Все они обладают различными механизмами действия. Но наиболее эффективными считаются медикаменты, влияющие на гуморальную регуляцию артериального давления.
Самыми надёжными среди них на данный момент считаются блокаторы ангиотензиновых рецепторов (БАР).
Исторические сведения
Одной из первых групп медикаментов, влияющих на гуморальную регуляцию давления, были ингибиторы АПФ. Но практика показала, что они недостаточно эффективные.
Ведь вещество, повышающее давление, (ангиотензин 2) вырабатывается под воздействием и других ферментов. В сердце его возникновению способствует фермент химаза.
Соответственно требовалось найти такой препарат, который блокировал бы выработку ангиотензина 2 во всех органах или являлся бы его антагонистом.
В 1971 году был создан первый пептидный препарат – саралазин. По своей структуре он похож на ангиотензин 2. И поэтому связывается с рецепторами ангиотензина (АТ), но при этом не повышает давление.
Препарат лучше всего действует при увеличенном количестве ренина. А при феохромоцитоме под воздействием саралазина высвобождается большое количество адреналина.
Хотя этот медикамент является эффективным гипотензивным средством, но у него много недостатков:
- Синтез саралазина трудоёмкий, дорогостоящий процесс.
- В организме он мигом разрушается пептидазами, действует он всего 6-8 минут.
- Препарат нужно вводить внутривенно, капельным путём.
Поэтому он не был широко распространён. Его применяют для лечения гипертонического криза.
Поиски более эффективного, длительно действующего препарата продолжились. В 1988 был создан первый непептидный БАР – лосартан. Широко применять его начали в 1993 году.
Позднее было выявлено, что блокаторы ангиотензиновых рецепторов эффективны для лечения гипертонии даже при таких сопутствующих болезнях, как:
- сахарный диабет 2 типа;
- нефропатия;
- хроническая сердечная недостаточность.
Большая часть медикаментов данной группы обладает короткодействующим эффектом, но сейчас созданы различные БАР, которые обеспечивают длительное понижение давления.
Почему и как БАР понижают давление
Функцию регуляции артериального давления выполняет полипептид ангиотензин 2, БАР являются его конкурентами. Они связываются с рецепторами АТ, но в отличие от ангиотензина 2 не вызывают:
- сосудосуживающего действия;
- освобождения норадреналина, адреналина;
- задержку натрия и воды;
- увеличения объёма циркулирующей крови.
Блокаторы рецепторов ангиотензина не только понижают давление. Они, также как и ингибиторы АПФ:
- улучшают работу почек при диабетической нефропатии;
- уменьшают гипертрофию левого желудочка;
- улучшают кровообращение при хронической сердечной недостаточности.
Также БАР используют для профилактики атеросклероза, структурных изменение сердечной и почечной тканей.
Создано много БАР, и выбрать, какой именно препарат лучше, может только врач. Ведь они отличаются не только по своей структуре.
Блокаторы ангиотензиновых рецепторов могут быть активными формами медикаментов и пролекарствами. Например, валсартан, телмисартан, эпросартан сами обладают фармакологической активностью. А кандесартан активизируются после метаболических превращений.
Также БАР могут иметь активные метаболиты. Они есть у:
- лосартана;
- тазосартана;
- олмесартана.
Активные метаболиты этих препаратов более сильные и действуют намного дольше, чем сами лекарства. Например, активный метаболит лосартана действует в 10-40 раз эффективнее.
Также БАР отличаются по механизму связывания с рецепторами:
- конкурентные антагонисты (лосартан, эпросортан) связываются с рецепторами обратимо;
- неконкурентные антагонисты (валсартан, ирбесартан, кандесартан, телмисартан).
Сейчас проводятся клинические исследования, как именно влияют БАР на рецепторы.
Важно знать! На данный момент исследования БАР фактически только начались и окончатся не ранее, чем через 4 года. Но уже известно, что их нельзя принимать при беременности, двухстороннем стенозе почечных артерий, гиперкалиемии.
Особенности применения БАР
В отличие от саралазина новые препараты обладают более длительным эффектом, принимать их можно в виде таблеток. Современные блокаторы рецепторов ангиотензина хорошо связываются с белками плазмы. Минимальный срок выведения их из организма составляет 9 часов.
Их принимать можно вне зависимости от приёма пищи. Наибольшее количество препарата в крови достигается через 2 ч. При постоянном применении стационарная концентрация устанавливается в течение недели.
Также БАР применяют для лечения гипертензии, если противопоказаны ингибиторы АПФ. Доза зависит от типа выбранного лекарства и индивидуальных особенностей больного.
Рекомендуют БАР с осторожностью, так как на данный момент исследования продолжаются и не выявлены все побочные эффекты. Наиболее часто назначают:
- валсартан;
- ирбесартан;
- кандесартан;
- лозартан;
- телмисартан;
- эпросартан.
Все эти препараты хоть и являются блокаторами ангиотензина 2, но их действие несколько отличается. Правильно подобрать наиболее эффективный препарат в зависимости от индивидуальных особенностей пациента может только врач.
Валсартан
Его назначают для лечения гипертензии. Он блокирует исключительно рецепторы АТ-1, которые отвечают за приведение сосудистой стенки в тонус. После однократного применения эффект проявляется через 2 ч. Дозу назначает врач в зависимости от индивидуальных особенностей пациента, так как в некоторых случаях препарат может навредить.
- Перед применением в обязательном порядке проводится коррекция нарушений водно-солевого обмена. При гипонатриемии, применении диуретиков валсартан может вызвать стойкую гипотонию.
- У пациентов с реноваскулярной гипертензией необходимо контролировать уровень креатинина и мочевины в сыворотке.
- Так как препарат в основном выводится с желчью, его не рекомендуют при непроходимости жёлчных путей.
- Валсартан может вызывать кашель, диарею, отёки нарушения сна, снижение либидо. При его использовании существенно возрастает риск развития вирусных инфекций.
- Во время приёма препарата рекомендуют соблюдать осторожность при выполнении потенциально опасных работ, вождении автомобиля.
Из-за недостаточной изученности валсартан не назначают детям, беременным, кормящим. С осторожностью применяют с другими лекарственными препаратами.
Ирбесартан
Понижает концентрацию альдостерона, устраняет сосудосуживающее действие ангиотензина 2, снижает нагрузку на сердце. Но не подавляет киназу, разрушающую брадикин. Максимально препарат действует через 3 ч. после приёма.
При прекращении терапевтического курса артериальное давление постепенно возвращается к исходной величине.
В отличие от большинства БАР ирбесартан не оказывает влияния на липидный обмен и поэтому не предотвращает развитие атеросклероза.
Препарат нужно принимать ежедневно в одно и то же время. Если пропустили приём, то в следующий раз дозу нельзя удваивать.
Ирбесартан может вызывать:
- головокружение;
- слабость;
- головную боль;
- тошноту.
В отличие от валсартана его можно комбинировать с диуретиками.
Кандесартан
Лекарство расширяет сосуды, снижает сердцебиение и тонус сосудистой стенки, улучшает почечный кровоток, ускоряет выведение воды и солей. Гипотензивный эффект проявляется постепенно и длится сутки. Дозу подбирают индивидуально в зависимости от различных факторов.
- При тяжёлой почечной недостаточности лечение начинают с низких доз.
- При болезнях печени препарат рекомендуют принимать с осторожностью, так как наиболее активен метаболит, который образуется в печени из пролекарства.
- С диуретиками сочетать кандесартан нежелательно, может развиться стойкая гипотензия.
Препарат не рекомендуют беременным, кормящим матерям и детям из-за его недостаточной изученности. Абсолютным противопоказанием к применению являются нарушения работы почек и печени.
Лозартан калия
Кроме того, что этот БАР эффективно понижает давление, он увеличивает выведение из организма воды и натрия, понижает концентрацию мочевой кислоты в крови. Для достижения положительного эффекта при лечении гипертонии рекомендуют длительный курс терапии, не менее 3 недель. Доза подбирается индивидуально и зависит от нескольких факторов:
- Наличие сопутствующих заболеваний. При печёночной, почечной недостаточности назначают минимальное количество.
- При комбинированном лечении лозартана с диуретиками суточная доза должна быть не более 25 мг.
- Если возникают побочные эффекты (головокружение, гипотензия), то количество препарата не уменьшают, так как они имеют слабый и переходящий характер.
Хотя у препарата нет выраженных побочных реакций и противопоказаний, его не рекомендуют при беременности, лактации, детям. Оптимальную дозу подбирает врач.
Телмисартан
Один из самых сильных БАР. Он способен вытеснять ангиотензин 2 из связи с АТ 1-рецепторами, но не проявляет сродства с другими АТ-рецепторами. Доза назначается индивидуально, так как в некоторых случаях даже незначительного количества препарата достаточно, чтобы вызвать гипотонию. В отличие от лозартана и кандесартана дозировку не изменяют при нарушенной работе почек.
Не рекомендуют телмисартан:
- пациентам с первичным альдостеронизмом;
- с тяжёлыми нарушениями функции печени и почек;
- беременным, кормящим детям и подросткам.
Телмисартан может вызывать понос, диспепсию, ангионевротический отёк. Применение препарата провоцирует развитие инфекционных болезней. Могут возникать боли в пояснице, мышцах.
Важно знать! Максимальный гипотензивный эффект достигается не ранее, чем через месяц после начала лечения. Поэтому нельзя увеличивать дозу телмисартана, если в первые недели лечение не эффективно.
Эпросартан
У здоровых людей эпросарта ингибирует действие ангиотензина 2 на артериальное давление, почечный кровоток, секрецию альдостерона. При артериальной гипертензии обеспечивает постоянный и мягкий гипотензивный эффект, который сохраняется в течение суток.
После принятия первой дозы не возникает ортостатическая гипотензия (понижение давления при смене положения тела). Внезапное прекращение приёма не сопровождается резкой гипертензией. Эпросартан не оказывает влияния на частоту сердечных сокращений, уровень сахара в крови.
Поэтому особого клинического значения для лечения гипертензии при сахарном диабете, тахикардии не имеет.
Эпросартан эффективен для лечения первичной гипертонии. Его рекомендуют при почечной недостаточности различной степени тяжести.
При его применении могут проявиться побочные реакции:
- головокружение;
- диарея;
- ринит;
- головная боль;
- кашель;
- отдышка;
- боль за грудиной.
Эти побочные эффекты кратковременные, не требуется проводить дополнительное лечение или отменять препарат.
Эпросартан не рекомендую беременным, детям, больным первичным гиперальдостеронизмом, при стенозе почечной артерии.
Важно помнить! Действие БАР ещё изучается. Поэтому их не рекомендуют детям, беременным, в комбинации с другими препаратами. Выявленные побочные эффекты незначительны, но назначать терапевтический курс может только врач, так как дозировка и длительность лечения зависит от разных факторов, в том числе от механизма действия лекарств, относящихся к БАР.
Загрузка…
Источник: