- Как лечить ахалазию пищевода?
- Из-за чего возникает ахалазия пищевода?
- Классификация заболевания
- Клиническая картина заболевания
- Диагностика ахалазии кардии
- Способы устранения заболевания
- Ахалазия кардии пищевода — признаки, диагностика и лечение
- Что это такое?
- Причины возникновения
- Классификация
- Симптомы ахалазии пищевода
- Осложнения
- Диагностика
- Лечение ахалазии кардии
- Операция
- Прогноз
- Ахалазия кардии
- Причины ахалазии кардии
- Диагностика ахалазии кардии
- Лечение ахалазии кардии
- Прогноз и профилактика ахалазии кардии
- Ахалазия кардии или кардиоспазм пищевода: как распознать и вылечить
- Причины кардиоспазма
- Симптомы ахалазии пищевода
- Другие симптомы
- Классификация заболевания
- Лечение ахалазии
- Хирургическое лечение
- Народное лечение
- Ахалазия кардии: чем опасна болезнь и что о ней нужно знать пациентам
- Что это такое?
- Код болезни по МКБ-10
- Факторы риска и причины
- Механизм развития болезни
- Разновидности
- Чем болезнь опасна
- Симптомы
- Диагностика
- Лечение и прогноз
Как лечить ахалазию пищевода?
Ахалазия пищевода — нервно-мышечная патология органа, связанная с нарушением перистальтики и тонуса мышечных тканей. При наличии этого заболевания не происходит открытия кардиального отверстия при проглатывании пищи, из-за чего она не попадает в желудок.
Основными признаками ахалазии пищевода являются: дисфагия и регургитация, тяжесть и боли в эпигастральной области. Для выявления заболевания используют эзофагоскопию, рентгенологическое исследование верхних отделов пищеварительной системы, эзофагоманометрию. Лечить эту патологию можно как консервативными, так и хирургическими методами.
Из-за чего возникает ахалазия пищевода?
Кардиоспазм встречается в 3% случаев заболеваний пищевода. Среди факторов, нарушающих проходимость органа, ахалазия стоит на 3 месте после злокачественных опухолей и рубцевания тканей.
Заболевание с одинаковой частотой обнаруживается у мужчин, женщин и детей. В основе механизма развития патологического процесса лежит нарушение перистальтики и тонуса мышц, связанное с нервными расстройствами.
При глотании пищевод не расслабляется, из-за чего пища не может перемещаться в желудок.
Существует множество предположений относительно причин, по которым возникает халазия и ахалазия пищевода. Среди провоцирующих факторов выделяют:
- врожденные аномалии нервных окончаний органов ЖКТ;
- вторичное поражение тканей при туберкулезном бронхоадените, бактериальных и вирусных инфекциях;
- дефицит витаминов и питательных веществ.
Так как работа всех органов и систем находится под контролем головного мозга, ахалазия кардии может развиваться при нервно-психических расстройствах, черепно-мозговых травмах и воспалительных процессах, способствующих прекращению передачи сигналов нервным окончаниям пищевода. Остальные причины возникновения заболевания остаются неизученными.
Главную роль в развитии патологического процесса играет поражение части парасимпатической нервной системы, регулирующей работу ЖКТ. Вторичная ахалазия кардии может возникнуть при раздражении нервных окончаний злокачественной опухолью на фоне рака легких, желудка, лимфатической системы. В некоторых случаях нервное сплетение поражается при гипотиреозе, миозите, красной волчанке.
Отсутствие проводимости нервных окончаний пищеварительной системы способствует снижению сократительной способности и тонуса мышц. Из-за атонии кардиальное отверстие не может открываться при попадании пищи в пищевод. Содержимое поступает в желудок только под воздействием создаваемого им давления. Длительный застой жидкости способствует расширению пищевода.
Степень выраженности патологических изменений в тканях органа зависит от стадии заболевания. При появлении развернутой клинической картины обнаруживается сужение кардиального отверстия, расширение нижних отделов пищевода, их растяжение и деформация.
Слизистая оболочка утолщается и утрачивает физиологические складки. Гистологические признаки ахалазии кардии представляют собой разрастание гладкомышечных волокон, гипертрофией соединительных тканей, значительные изменение в состоянии нервных сплетений.
Классификация заболевания
Ахалазия кардии протекает в 4 стадии, каждая из которых имеет собственные клинические и диагностические признаки. На 1 возникает интермиттирующий спазм кардии. Гистологических и внешних изменений в тканях пищевода не наблюдается. На следующем этапе патологическое сужение отверстия приобретает постоянный характер. Отмечается слабовыраженное расширение пищевода.
Ахалазия 3 степени характеризуется рубцовым перерождением слизистых оболочек, значительным растяжением стенок органа. На 4 стадии возникает выраженный стеноз кардии и расширение пищевода. Проявляется в виде язвенного эзофагита и появления участков некроза. Некоторые врачи выделяют и 0 стадию заболевания — дисхалазию, характеризующуюся наличием преходящих нарушений функций кардии.
На основании рентгенологических признаков ахалазия кардии подразделяется на 2 формы. Первая характеризуется умеренным стенозом нижних отделов пищевода с одновременным разрастанием циркулярных мышц. Растяжение органа имеет среднюю степень выраженности, расширенная область — округлую форму.
Этот тип заболевания диагностируется более чем у половины пациентов. Второй вид ахалазии характеризуется значительным сужением кардиального отверстия, атрофией мышечных тканей пищевода и частичном их замещением соединительнотканными волокнами.
Верхние отделы органа сильно расширяются, он удлиняется и искривляется.
Ахалазия кардии 1 типа со временем может переходит в кардиоспазм 2 вида. Определение формы заболевания позволяет врачам избежать осложнений во время выполнения кардиодилатации. По степени нарушения функций пищевода ахалазию подразделяют на компенсированную, декомпенсированную и осложненную.
Клиническая картина заболевания
Основным признаком кардиоспазма является дисфагия, которая сопровождается регургитацией пищи и появлением болей в средней части грудной клетки. Проблемы с глотанием могут развиваться постепенно, либо возникать спонтанно. Их появлению часто предшествует вирусная инфекция, психоэмоциональные перегрузки, кандидоз.
В некоторых случаях дисфагия возникает спонтанно, например, при торопливом приеме пищи. Со временем она может приобрести постоянный характер, что сделает практически невозможным употребление как плотных, так и полужидких блюд. Дисфагия может быть избирательной, проблемы возникают при проглатывании определенного вида пищи.
Приспосабливаясь к данным симптомам, пациенты начинают искать способы регуляции продвижения пищевого комка — заглатывать воздух, задерживать дыхание, пить воду. При парадоксальной дисфагии проглотить жидкость оказывается сложнее, чем твердую пищу. Регургитацией называется заброс находящихся в пищеводе масс в ротовую полость.
Способствует этому резкое сокращение мышц. Подобные симптомы могут иметь различную степень выраженности — от отрыжки до приступа рвоты. Регургитация может случаться во время приема пищи или через некоторое время после его завершения.
Заброс масс может происходить в ночное время, при этом нередко случается их проникновение в дыхательные пути.
Симптомы ахалазии пищевода могут появляться как натощак, так и после еды. Боли локализуются в средней части грудины, они могут отдавать в челюсть, шею, спину. Если на 1 стадии они связаны с мышечным спазмом, то в дальнейшем их возникновению способствует длительно текущий эзофагит. Боль при ахалазии пищевода имеет приступообразный характер.
Криз может случиться на фоне стресса, высоких физических нагрузок, ночного сна. Длится он от нескольких минут до часа. Приступ рвоты способствует временному облегчению состояния пациента. Боль может исчезнуть и при перемещении пищи в желудок. В остальных случаях ее снимают с помощью спазмолитиков.
Проблемы с проглатыванием и постоянные приступы рвоты приводят к истощению организма, снижению работоспособности и физической активности.
Основные симптомы заболевания могут сопровождаться невротическими и аффективными расстройствами. Нередко пациент длительно посещает невролога, однако назначенное им лечение не приносит никакого результата.
Неврологические нарушения исчезают после устранения кардиоспазма.
Диагностика ахалазии кардии
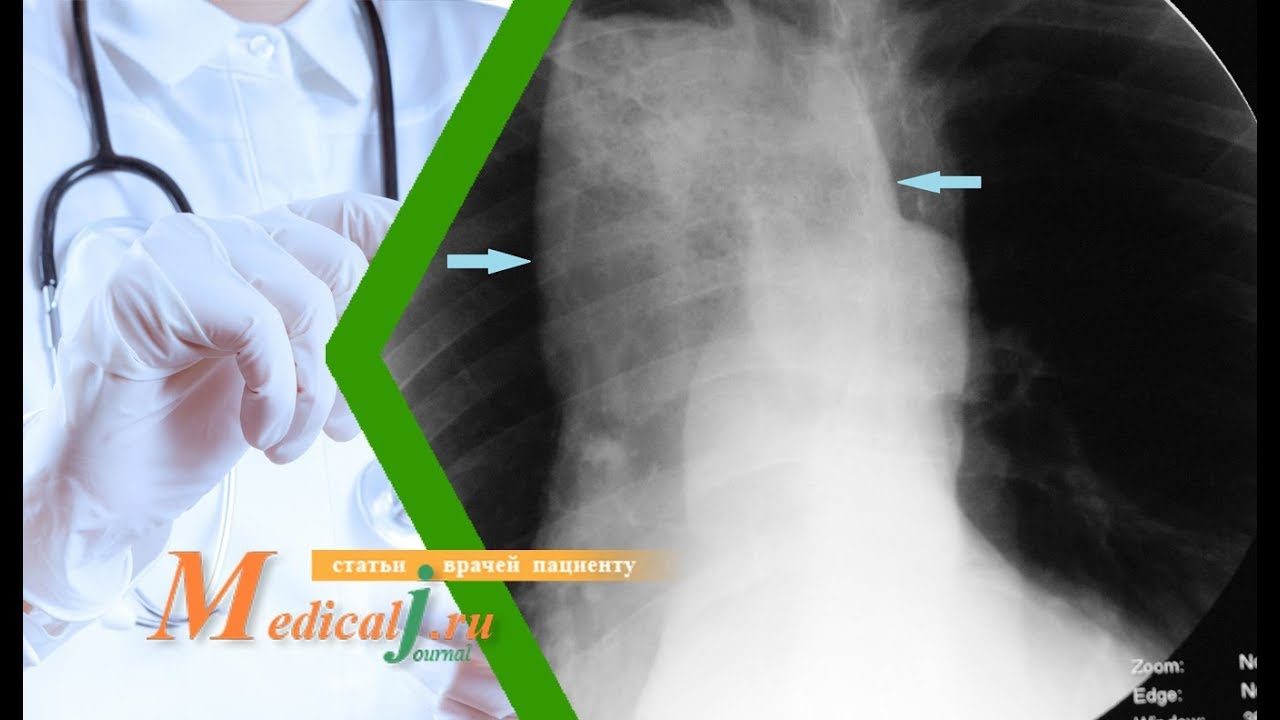
Начинают обследование пациента с осмотра и анализа имеющихся у него симптомов. Особенно важными являются инструментальные диагностические процедуры. При обзорной рентгенографии выявляется увеличение тени пищевода.
В таком случае дополнительно проводится обследование с введением контрастного вещества.
Основными диагностическими признаками ахалазии пищевода являются сужение дистального отдела органа с расширением находящегося выше участка, S-образная деформация.
С помощью эзофагоскопии определяется форма и стадия кардиоспазма, выраженность патологических изменений в тканях органа. При наличии подозрений на злокачественные новообразования проводится эндоскопическая биопсия с морфологическим анализом материала.
Для оценки степени нарушения перистальтики пищевода и тонуса сфинктера используется эзофагоманометрия, измеряющая давление в полости пищевода. Характерный признак ахалазии — отсутствие кардиального рефлекса при глотании.
Информативными являются тесты с карбахолином. При введении этого препарата отмечаются хаотичные сокращения гладкой мускулатуры, что свидетельствует о денервации органа.
При постановке окончательного диагноза необходимо исключить доброкачественные новообразования, дивертикулез, рак желудка и пищевода.
Способы устранения заболевания
Лечение ахалазии пищевода направлено на снятие кардиоспазма. С этой целью могут применяться как консервативные, так хирургические способы. Наиболее эффективным методом безоперационной терапии является баллонная дилатация кардиального сфинктера. Процедура проводится в несколько этапов, применяются устройства различных размеров, давление увеличивается постепенно.
Такое лечение позволяет устранить стеноз кардиального отверстия и восстановить проходимость пищевода. Осложнениями этой процедуры становятся трещины и разрывы пищевода, возникновение рефлюкс — эзофагита, рубцевание тканей.
Навсегда избавиться от ахалазии пищевода помогает хирургическое лечение — рассечение кардии с последующей фундопликацией. Операцию проводят при наличии грыжи пищеводного отверстия, дивертикулеза, рака верхних отделов желудка.
Селективная ваготомия назначается при язве двенадцатиперстной кишки, сопровождающейся кардиальной недостаточностью. При наличии тяжелых форм рефлюкс — эзофагита удаляют верхние отделы желудка и нижнюю часть пищевода.
Завершается хирургическое вмешательство пилоропластикой.
Медикаментозное лечение играет второстепенную роль, оно направлено на улучшение общего состояния пищеварительной системы. При ахализии пищевода чаще всего применяют спазмолитики, антагонисты кальция, транквилизаторы, нитраты. Устранить основные симптомы заболевания — дисфагию и регургитацию помогают инъекции ботокса.
Лечение ахалазии должно дополняться соблюдением специальной диеты и нормализацией состояния нервной системы. Заболевание отличается медленным развитием.
При отсутствии лечения может развиться внутреннее кровотечение, язва пищевода, кахексия. Наличие кардиоспазма существенно повышает риск возникновения злокачественных новообразований.
После выполнения баллонной дилатации в большинстве случаев симптомы заболевания появляются вновь.
Источник: https://kiwka.ru/pishhevod/ahalazija.html
Ахалазия кардии пищевода — признаки, диагностика и лечение
Ахалазия кардии — это заболевание пищевода, обусловленное отсутствием рефлекторного раскрытия кардии при глотании и сопровождающееся нарушением перистальтики и снижением тонуса грудного отдела пищевода.
Сведения о его распространенности весьма противоречивы, поскольку основаны на данных обращаемости. На долю ахалазии кардии приходится от 3,1 до 20 % всех поражений пищевода.
0,51 — 1 случай заболевания регистрируется примерно на 100 000 населения.
Наиболее часто ахалазия кардии встречается в возрасте 41 -50 лет (22,4 %). Наименьший процент заболеваемости (3,9) приходится на период между 14 и 20 годами жизни. Женщины страдают ахалазией кардии несколько чаще, чем мужчины (55,2 и 44,8 % соответственно).
Что это такое?
Ахалазия кардии (кардиоспазм) — это хроническое нервно-мышечное заболевание пищевода, обусловленное изменениями его тонуса и перистальтики, отсутствием необходимого расслабления нижнего пищеводного сфинктера в процессе акта глотания.
Причины возникновения
Существует огромное количество теорий, пытающихся установить предпосылки для развития болезни.
- Одни ученые связывают патологию с дефектом нервных сплетений пищевода, вторичными повреждениями нервных волокон, инфекционными болезнями, недостатком в организме витамина В.
- Есть и теория, по которой развитие недуга связано с нарушением центральной регуляции функций пищевода. В этом случае болезнь рассматривается в качестве нервно-психической травмы, которая привела к расстройству корковой нейродинамики и другим патологичным сдвигам.
- Считается, что в самом начале процесс имеет обратимый характер, но со временем перерастает в хроническую болезнь.
Существует еще одно мнение, по которому развитие болезни связано с хроническими воспалительными болезнями, которые затрагивают легкие, прикорневые лимфатические узлы, неврит блуждающего нерва.
Классификация
Принимая во внимание морфологические признаки и клиническую картину, различают следующие стадии развития данного патологического процесса:
| Первая стадия | пищевод не расширяется, нарушение в прохождении пищи носит периодический характер; |
| Вторая стадия | умеренное расширение пищевода, появляется дисфагия и стабильный тонус кардиального сфинктера; |
| Третья стадия | пищевод расширен минимум в два раза, что обусловлено рубцовыми изменениями и значительным сужением пищевода |
| Четвёртая стадия | воспаление близлежащих тканей и деформирование пищевода. |
Следует отметить, что данные стадии патологического процесса могут развиваться как в течение месяца, так и нескольких лет. Все зависит от анамнеза и общего состояния здоровья пациента.
Лечение консервативными методами возможно только до третьей стадии — пока не начались рубцовые изменения. Начиная с третьей стадии лечение только хирургическое с медикаментозной терапией и диетой.
Симптомы ахалазии пищевода
Для ахалазии кардии характерны следующие симптомы:
- дисфагия,
- регургитация,
- боль в грудной клетке,
- похудание.
Нарушение глотания пищи (дисфагия) возникает в результате замедления эвакуации пищи в желудок. При кардиоспазме этот симптом имеет характерные особенности:
- прохождение пищи нарушается не сразу, а спустя 3-4 сек после начала проглатывания;
- субъективно ощущение непроходимости возникает не в шее или горле, а в области груди;
- парадоксальность дисфагии – жидкая пища проходит в желудок хуже, нежели твердая и плотная.
В результате нарушения акта глотания пищевые массы могут попадать в трахею, бронхи или носоглотку. Это вызывает осиплость голоса, хрипоту и першение в горле.
Боли в грудной клетке носят распирающий или спастический характер. Они обусловлены растяжением стенок пищевода, давлением на окружающие органы и нерегулярными бурными сокращениями мышечного слоя.
Из-за боли больные испытывают страх перед приемом пищи, поэтому постепенно теряют в весе.
Похудание также связано с недостаточным поступлением питательных веществ через спазмированный пищеводный сфинктер.
Другой признак ахалазии кардии – регургитация – представляет собой пассивное (непроизвольное) вытекание слизи или непереваренной пищи через рот. Регургитация может происходить после употребления большого количества пищи, при наклоне туловища и в положении лежа, во сне.
Данный недуг протекает волнообразно: периоды обострения и сильных болей могут сменяться временем, когда самочувствие удовлетворительно.
Осложнения
К главным осложнениям относится появление сильного сужения рубцов отдела кардии. В редких случаях слизистая оболочка злокачественно перерождается. Происходит аспирация пневмонии. Это связано с попадания кусочков еды в дыхательные пути человека.
Дополняется все это воспалительными процессами и истощением организма. Последнее связано с минимальным поступлением питательных веществ в организм. Из-за нарушений в работе органов возможно появление спаек и язв.
Диагностика
Наиболее распространенными методами диагностирования заболевания считаются следующие:
- диагностика при помощи рентген аппарата грудного отдела;
- использование контрастной рентгенографии;
- осмотр пищевода с использованием эзофагоскопа;
- манометрия пищевода (данное исследование незаменимо в постановке точного диагноза). Помогает установить способность пищевода к сокращениям.
Однако данное заболевание значительно осложняет диагностику, так как такая симптоматика может быть характерна и для рака пищевода, и других образований в нем. Поэтому, при обнаружении каких-либо дефектов в ЖКТ, необходимо проводить биопсию.
Лечение ахалазии кардии
Терапия заболевания включает в себя медикаментозную терапию и хирургическое лечение.
На ранних стадиях болезни предпочтительно проведение малоинвазивных вмешательств в сочетании с консервативной терапией для предотвращения развития осложнений и рубцового перерождения нижнего пищеводного сфинктера. На поздних стадиях показано хирургическое лечение в сочетании с приемом лекарственных препаратов.
При медикаментозном лечении ахалазии кардии назначаются следующие группы препаратов:
- Нитраты – аналоги нитроглицерина. Оказывают выраженный расслабляющий эффект на мускулатуру нижнего пищеводного сфинктера, и кроме этого, способствуют нормализации моторики пищевода. Из данной группы чаще назначаются нитросорбид — пролонгированная форма нитроглицерина. Возможно появление побочных эффектов, таких, как сильная головная боль, головокружение и снижение уровня артериального давления.
- Антагонисты кальция – верапамил и нифедипин (коринфар). Обладают сходными эффектами с нитроглицерином.
- Прокинетики – мотилиум, ганатон и др. Способствуют нормальной моторике пищевода и других отделов желудочно-кишечного тракта, обеспечивая продвижение пищевого комка в желудок.
- Спазмолитики – дротаверин (но-шпа), папаверин, платифиллин и др. Эффективно воздействуют на гладкомышечные волокна кардии, устраняя спазм нижнего пищеводного сфинктера.
- Седативная терапия применяется для нормализации эмоционального фона пациентов. Применяются как травяные (зверобой, шалфей, пустырник, валериана), так и лекарственные препараты.
Пневмокардиодилатация относится к малоинвазивным методам лечения и состоит из курса процедур с интервалом раз в 4-5 дней. Дилатация проводится путем введения баллона определенного диаметра (30 мм и более) в просвет кардии под рентгеновским контролем или без него.
Перед процедурой показано проведение премедикации – внутривенного введения растворов атропина и димедрола для уменьшения болевых ощущений и рвотных позывов. Суть метода состоит в получении расширения кардии посредством растяжения или надрыва мышечных волокон в зоне сужения.
Уже после первой процедуры значительная часть пациентов отмечает устранение неприятных симптомов ахалазии кардии.
Хирургическое лечение проводится на поздних стадиях болезни, а также в случаях, когда применение кардиодилатации не увенчалось успехом. Суть операции заключается в рассечении мышечного слоя кардиального отдела с последующим ушиванием в другом направлении и прикрытием ушитой части стенкой желудка.
Операция
Стойкий результат лечения ахалазии кардии достигается после хирургического вмешательства — эзофагокардиомиотомии – рассечения кардии с последующей пластикой (фундопликацией).
Операция показана при сочетании ахалазии кардии с грыжей пищеводного отверстия диафрагмы, дивертикулами пищевода, раком кардиальной части желудка, безуспешности инструментальной дилатации пищевода, его разрывах.
Если ахалазия кардии сочетается с язвенной болезнью двенадцатиперстной кишки, дополнительно показана селективная проксимальная ваготомия. При наличии тяжелого пептического эрозивно-язвенного рефлюкс-эзофагита и выраженной атонии пищевода производится проксимальная резекция желудка и абдоминальной части пищевода с наложением инвагинационного эзофагогастроанастомоза и пилоропластика.
Прогноз
Течение ахалазии кардии медленно прогрессирующее. Несвоевременное лечение патологии чревато кровотечением, прободением стенки пищевода, развитием медиастинита, общим истощением. Ахалазия кардии повышает риск развития рака пищевода.
После проведения пневмокардиодилатации не исключен рецидив ахалазии кардии через 6-12 месяцев. Наилучшие прогностические результаты связаны с отсутствием необратимых изменений моторики пищевода и ранним проведением оперативного лечения. Пациентам с ахалазией кардии показано диспансерное наблюдение гастроэнтеролога с выполнением необходимых диагностических процедур.
(19 4,05 из 5)
Источник: https://medsimptom.org/ahalaziya-kardii/
Ахалазия кардии
Ахалазия кардии в медицинской литературе иногда обозначается терминами мегаэзофагус, кардиоспазм, идиопатическое расширение пищевода. Ахалазия кардии, по разным данным, составляет в гастроэнтерологии от 3 до 20% всех заболеваний пищевода. Среди причин, вызывающих нарушение проходимости пищевода, кардиоспазм стоит на третьем месте после рака пищевода и послеожоговых рубцовых стриктур.
Патология с одинаковой частотой поражает женщин и мужчин, чаще развивается в возрасте 20-40 лет. При ахалазии кардии в результате нервно-мышечных нарушений снижается перистальтика и тонус пищевода, не происходит рефлекторного расслабления пищеводного сфинктера при глотании, что затрудняет эвакуацию пищи из пищевода в желудок.
Причины ахалазии кардии
Выдвинуто множество этиологических теорий происхождения ахалазии кардии, которые связывают развитие патологии с врожденным дефектом нервных сплетений пищевода, вторичным повреждением нервных волокон при туберкулезном бронхоадените, инфекционных или вирусных заболеваниях; дефицитом витамина В и т. д.
Распространена концепция нарушений центральной регуляции функций пищевода, рассматривающая ахалазию кардии как следствие нервно-психических травм, ведущих к расстройству корковой нейродинамики, иннервации пищевода, дискоординации в работе кардиального сфинктера.
Однако до конца факторы, способствующие развитию заболевания, остаются невыясненными.
Ведущая роль в патогенезе ахалазии кардии отводится поражению отделов парасимпатической нервной системы, регулирующей моторику пищевода и желудка (в частности ауэрбаховского сплетения).
Вторичная (симптоматическая) ахалазия кардии может быть вызвана инфильтрацией сплетения злокачественной опухолью (аденокарциномой желудка, гепатоцеллюлярным раком, лимфогранулематозом, раком легкого и др.).
В ряде случаев ауэрбаховское сплетение может поражаться при миастении, гипотиреозе, полиомиозите, системной красной волчанке.
Фактическая денервация верхних отделов ЖКТ вызывает снижение перистальтики и тонуса пищевода, невозможность физиологического расслабления кардиального отверстия во время акта глотания, мышечную атонию.
При таких нарушениях пища поступает в желудок только благодаря механическому раскрытию кардиального отверстия, происходящего под гидростатическим давлением жидких пищевых масс, скопившихся в пищеводе.
Длительный застой пищевого комка приводит к расширению пищевода – мегаэзофагусу.
Морфологические изменения в стенке пищевода зависят от длительности существования ахалазии кардии.
В стадии клинических проявлений отмечается сужение кардии и расширение просвета пищевода, его удлинение и S-образная деформация, огрубление слизистой оболочки и сглаживание складчатости пищевода.
Микроскопические изменения при ахалазии кардии представлены гипертрофией гладкомышечных волокон, разрастанием в пищеводной стенке соединительной ткани, выраженными изменениями в межмышечных нервных сплетениях.
Среди множества предложенных вариантов классификации ахалазии кардии наибольший клинический интерес представляет выделение стадий заболевания.
I стадия ахалазии кардии характеризуется интермиттирующим спазмом кардиального отдела. Макроскопических изменений (стеноза кардии и супрастенотического расширения просвета пищевода) не отмечается.
На II стадии заболевания спазм кардии носит стабильный характер, наблюдается незначительное расширение пищевода. При ахалазии пищевода III стадии выявляется рубцовая деформация мышечного слоя кардии и резкое супрастенотическое расширение пищевода.
IV стадия ахалазии кардии протекает с резко выраженным стенозом кардиального отдела и значительной дилатацией пищевода. Характеризуется явлениями эзофагита с изъязвлением и некрозами слизистой, периэзофагитом, фиброзным медиастинитом.
В зарубежных исследованиях выделяют дисхалазию, как предстадию ахалазии с перемежающимися расстройствами функции кардии.
В соответствии с рентгенологическими признаками выделяют два типа ахалазии кардии. Первый тип патологии характеризуется умеренным сужением дистального отрезка пищевода, одновременной гипертрофией и дистрофией его циркулярных мышц. Дилатация пищевода выражена умеренно, участок расширения имеет цилиндрическую или овальную формы. Ахалазия кардии первого типа встречается у 59,2% пациентов.
О втором типе ахалазии кардии говорят при значительном сужении дистального участка пищевода, атрофии его мышечной оболочки и частичном замещении мышечных волокон соединительной тканью. Отмечается выраженное (до 16-18 см) расширение супрастенотического отдела пищевода и его S-образная деформация.
Ахалазия кардии первого типа со временем может прогрессировать во второй тип. Знание типа ахалазии кардии позволяет гастроэнтерологам предусмотреть возможные трудности при проведении пневмокардиодилатации.
По выраженности нарушений функций пищевода и кардии выделяют стадии компенсации, декомпенсации и резкой декомпенсации.
Клиническими проявлениями ахалазии кардии служат дисфагия, регургитация и загрудинные боли. Дисфагия характеризуется затруднением глотания пищи.
В некоторых случаях нарушение акта глотания развивается одномоментно и протекает стабильно; обычно дисфагии предшествует грипп или другое вирусное заболевание, стресс.
У части пациентов дисфагия вначале носит эпизодический характер (например, при торопливой еде), затем становится более регулярной, затрудняющей прохождение как плотной, так и жидкой пищи.
Дисфагия при ахалазии кардии может быть избирательной и возникать при употреблении только определенного вида пищи.
Приспосабливаясь к нарушению глотания, пациенты могут самостоятельно находить способы регуляции прохождения пищевых масс – задерживать дыхание, заглатывать воздух, запивать пищу водой и т. д.
Иногда при ахалазии кардии развивается парадоксальная дисфагия, при которой прохождение жидкой пищи затрудняется в большей степени, чем твердой.
Регургитация при ахалазии кардии развивается в результате обратного заброса пищевых масс в полость рта при сокращении мышц пищевода. Выраженность регургитации может носить характер небольшого срыгивания или пищеводной рвоты, когда развивается обильное срыгивание «полным ртом».
Регургитация может быть периодической (например, в процессе еды, одновременно с дисфагией), возникать сразу после приема пищи или спустя 2-3 часа после еды. Реже при ахалазии кардии заброс пищи может случаться во сне (так называемая, ночная регургитация): при этом пища нередко попадает в дыхательные пути, что сопровождается «ночным кашлем».
Небольшая регургитация характерна для I – II стадии ахалазии кардии, пищеводная рвота – для III – IV стадий, когда происходит переполнение и перерастяжение пищевода.
Боли при ахалазии кардии могут беспокоить натощак или в процессе приема пищи при глотании. Болевые ощущения локализуются за грудиной, часто иррадиируют в челюсть, шею, между лопатками. Если при I – II стадии ахалазии кардии боли обусловлены спазмом мускулатуры, то при III – IV стадии – развивающимся эзофагитом.
Для ахалазии кардии типичны периодические приступообразные боли – эзофагодинические кризы, которые могут развиваться на фоне волнения, физической активности, в ночное время и длиться от нескольких минут до одного часа.
Болевой приступ иногда проходит самостоятельно после рвоты или прохождения пищевых масс в желудок; в других случаях купируется с помощью спазмолитиков.
Нарушение прохождения пищи и постоянные срыгивания приводят к похуданию, потере трудоспособности, снижению социальной активности.
На фоне характерной симптоматики у пациентов с ахалазией кардии развиваются неврозоподобные и аффективные состояния. Нередко больные длительно и безуспешно лечатся у невролога по поводу данных расстройств.
Между тем, неврогенные нарушения практически всегда регрессируют после излечения ахалазии кардии.
Диагностика ахалазии кардии
Кроме типичных жалоб и данных физикального обследования, в диагностике ахалазии кардии чрезвычайно важны результаты инструментальных исследований. Обследование пациента при подозрении на ахалазию кардии начинают с обзорной рентгенографии грудной клетки.
При выявлении на рентгенограмме тени расширенного пищевода с уровнем жидкости показано проведение рентгенографии пищевода с предварительным приемом бариевой взвеси.
Рентгенологическая картина при ахалазии кардии характеризуется сужением конечного отдела пищевода и расширением вышележащего участка, S-образной формой органа.
С помощью эзофагоскопии уточняется стадия и тип ахалазии кардии, наличие и выраженность эзофагита. Для исключения рака пищевода осуществляется эндоскопическая биопсия с последующим морфологическим исследованием биоптата.
Для оценки сократительной функции пищевода и тонуса кардиального сфинктера выполняется эзофагеальная манометрия, регистрирующая внутрипищеводное давление и перистальтику.
Типичный манометрический признак ахалазии – отсутствие рефлекса раскрытия кардии при глотании.
Ценным диагностическим критерием ахалазии кардии служат результаты фармакологических проб с карбахолином или ацетилхолином: при их введении возникают непропульсивные беспорядочные сокращения мускулатуры в грудном отделе пищевода и усиление тонуса нижнего пищеводного сфинктера, что указывает на денервационную гиперчувствительность органа.
Дифференциальный диагноз при ахалазии кардии проводят с доброкачественными опухолями пищевода, эзофагеальными дивертикулами, кардиоэзофагеальным раком, стриктурами пищевода.
Лечение ахалазии кардии
Лечение при ахалазии кардии предусматривает устранение кардиоспазма и может проводиться с помощью консервативных или хирургических методов, иногда – лекарственной терапии.
Консервативным методом устранения ахалазии кардии является пневмокардиодилатация – баллонное расширение кардиального сфинктера, которое проводится поэтапно, баллонами разного диаметра с последовательным увеличением давления. С помощью кардиодилатации достигается перерастяжение пищеводного сфинктера и снижение его тонуса.
Осложнениями баллонной дилатации могут стать трещины и разрывы пищевода, развитие рефлюкс-эзофагита и рубцовых стриктур кардиального сфинктера.
Стойкий результат лечения ахалазии кардии достигается после хирургического вмешательства – эзофагокардиомиотомии – рассечения кардии с последующей пластикой (фундопликацией). Операция показана при сочетании ахалазии кардии с грыжей пищеводного отверстия диафрагмы, дивертикулами пищевода, раком кардиальной части желудка, безуспешности инструментальной дилатации пищевода, его разрывах.
Если ахалазия кардии сочетается с язвенной болезнью двенадцатиперстной кишки, дополнительно показана селективная проксимальная ваготомия. При наличии тяжелого пептического эрозивно-язвенного рефлюкс-эзофагита и выраженной атонии пищевода производится проксимальная резекция желудка и абдоминальной части пищевода с наложением инвагинационного эзофагогастроанастомоза и пилоропластика.
Лекарственная терапия при ахалазии кардии играет вспомогательную роль и направлена на продление ремиссии.
С этой целью целесообразно назначение антидофаминергических препаратов (метоклопрамида), спазмолитиков, малых транквилизаторов, антагонистов кальция, нитратов. В последние годы для лечения ахалазии кардии используется ведение ботулотоксина.
Важными моментами при ахалазии кардии служит соблюдение щадящей диеты и режима питания, нормализация эмоционального фона, исключение перенапряжения.
Прогноз и профилактика ахалазии кардии
Течение ахалазии кардии медленно прогрессирующее. Несвоевременное лечение патологии чревато кровотечением, прободением стенки пищевода, развитием медиастинита, общим истощением. Ахалазия кардии повышает риск развития рака пищевода.
После проведения пневмокардиодилатации не исключен рецидив ахалазии кардии через 6-12 месяцев. Наилучшие прогностические результаты связаны с отсутствием необратимых изменений моторики пищевода и ранним проведением оперативного лечения. Пациентам с ахалазией кардии показано диспансерное наблюдение гастроэнтеролога с выполнением необходимых диагностических процедур.
Источник: http://www.krasotaimedicina.ru/diseases/zabolevanija_gastroenterologia/achalasia-cardia
Ахалазия кардии или кардиоспазм пищевода: как распознать и вылечить
Ахалазия кардии или кардиоспазм – это хроническое функциональное заболевание пищевода, характеризующееся нарушением рефлекторного расслабления его нижнего сфинктера в момент глотания. В результате пищевые массы скапливаются в пищеводе и вызывают расширение его верхних отделов.
Причины кардиоспазма
Точные причины заболевания до настоящего времени не известны. Считается, что в развитии ахалазии кардии пищевода значительную роль играют следующие факторы:
- неврологические нарушения (психоэмоциональные стрессы, психические расстройства);
- дистрофические изменения в нервных волокнах и ауэрбаховых сплетениях пищевода, регулирующих его тонус и моторику.
В результате действия этих факторов мышечные волокна пищеводной стенки сокращаются хаотично и не могут обеспечить нормальное продвижение пищи в желудок. Этой патологии способствует повышенный тонус кардиального отдела. Подробно о сути заболевания и его патогенезе можно узнать из видео в конце статьи.
Симптомы ахалазии пищевода
Для ахалазии кардии характерны следующие симптомы:
- дисфагия,
- регургитация,
- боль в грудной клетке,
- похудание.
Нарушение глотания пищи (дисфагия) возникает в результате замедления эвакуации пищи в желудок. При кардиоспазме этот симптом имеет характерные особенности:
- прохождение пищи нарушается не сразу, а спустя 3-4 сек после начала проглатывания;
- субъективно ощущение непроходимости возникает не в шее или горле, а в области груди;
- парадоксальность дисфагии – жидкая пища проходит в желудок хуже, нежели твердая и плотная.
В результате нарушения акта глотания пищевые массы могут попадать в трахею, бронхи или носоглотку. Это вызывает осиплость голоса, хрипоту и першение в горле.
Другой признак ахалазии кардии – регургитация – представляет собой пассивное (непроизвольное) вытекание слизи или непереваренной пищи через рот.
Регургитация может происходить после употребления большого количества пищи, при наклоне туловища и в положении лежа, во сне.
Боли в грудной клетке носят распирающий или спастический характер. Они обусловлены растяжением стенок пищевода, давлением на окружающие органы и нерегулярными бурными сокращениями мышечного слоя.
Из-за боли больные испытывают страх перед приемом пищи, поэтому постепенно теряют в весе.
Похудание также связано с недостаточным поступлением питательных веществ через спазмированный пищеводный сфинктер.
Другие симптомы
В результате длительного застоя пищи в ней начинают размножаться бактерии, это приводит к воспалению слизистой органа – эзофагиту. О том, что представляет собой и как проявляется это заболевание, мы рассказали в статье: Клинические проявления основных форм эзофагита.
Для ахалазии кардии пищевода характерны также тошнота, отрыжка тухлым, неприятный гнилостный запах изо рта. Иногда возникает рвота остатками пищи, съеденными накануне или даже несколько дней назад. Пациенты могут вызывать ее самостоятельно, чтобы облегчить состояние.
Важно: при появлении подозрительных симптомов следует обратиться к врачу. В ранней стадии лечение более эффективно, а в запущенных случаях может понадобиться операция. Кроме того, подобные признаки могут наблюдаться при опухолях пищевода.
Классификация заболевания
В соответствии с клиническими и морфологическими признаками различают 4 степени кардиоспазма:
- 1 степень – нарушение прохождения пищи носит непостоянный характер, пищевод не расширен;
- ахалазия кардии 2 степени – стабильное повышение тонуса кардиального сфинктера в сочетании с выраженной дисфагией, умеренное расширение пищевода;
- 3 ст. – в нижней части пищевода образуются рубцовые изменения, значительное сужение просвета и расширение пищевода в 2 раза и более;
- 4 степень кардиоспазма – присоединяются S-образная деформация пищевода, эзофагит и параэзофагит (воспаление окружающих тканей).
Так выглядит пищевод при 1-4 стадиях ахалазии кардии (на схеме справа видна S-образная деформация)
Эти последовательные стадии могут развиваться довольно длительно, в течение нескольких лет.
Лечение ахалазии
Лечение кардиоспазма зависит от его степени. Пока в стенке пищевода не образовалась рубцовая ткань, возможна консервативная терапия. Из медикаментозных средств назначают следующие:
- препараты нитроглицерина (вызывают расслабление гладкой мускулатуры не только в сосудах, но и во внутренних органах);
- седативные средства (для нормализации нервной регуляции и устранения стресса);
- прокинетики (способствуют нормальной перистальтике пищеварительного тракта);
- антагонисты кальция (снимают мышечный спазм);
- обволакивающие препараты (для защиты слизистой от воспаления).
При ахалазии кардии лечение нередко проводят с помощью ботулотоксина. Малыми дозами этого нервно-паралитического яда обкалывают стенку пищевода в месте сужения. Через некоторое время действие препарата проходит, и процедуру повторяют снова.
При ярких признаках кардиоспазма иногда прибегают к баллонной кардиодилятации. Специальный баллончик помещают через рот в отверстие пищевода и нагнетают в него воздух для растяжения сфинктера. Процедуру проводят несколько раз с интервалом в 3-4 дня до получения желаемого результата.
Схема лечения кардиоспазма с помощью пневмодилятатора
Еще один малоинвазивный способ лечения ахалазии – установка рассасывающегося пищеводного стента. Он представляет собой сетчатую трубку, которая вставляется в просвет кардиального отдела и не позволяет ему смыкаться. У таких устройств имеются антирефлюксные клапаны, которые предупреждают обратный заброс содержимого желудка.
Хирургическое лечение
При ахалазии кардии 3-4 стадии проводят операцию, суть которой заключается в разрезе слизистой оболочки и пересечении мышечных волокон стенки пищевода.
Народное лечение
Для нормализации тонуса и моторики пищевода используют общеукрепляющие средства: настойку женьшеня, элеутерококка, экстракт родиолы розовой и т. д. Чтобы уменьшить неврологическую составляющую патогенеза, применяют растения с седативными свойствами. Это настойка и отвар пустырника, валерианы.
С целью устранения воспалительных явлений в пищеводе полезно пить отвар ромашки, календулы, настой зверобоя и других противовоспалительных и антибактериальных трав.
Важно: при ахалазии кардии лечение народными средствами носит преимущественно вспомогательный характер. Поэтому не стоит полностью на них полагаться, игнорируя рекомендации врача.
Все материалы на сайте ozhivote.ru представлены
для ознакомления, возможны противопоказания, консультация с врачом ОБЯЗАТЕЛЬНА! Не занимайтесь самодиагностикой и самолечением!
Источник: http://ozhivote.ru/ahalaziya-kardii/
Ахалазия кардии: чем опасна болезнь и что о ней нужно знать пациентам
Важно знать! Эффективное средство от гастрита и язвы желудка существует! Чтобы вылечиться за 1 неделю, достаточно просто… Читать далее
Ахалазия кардии — это заболевание, связанное с отсутствием, или недостаточной степенью расслабления нижнего пищеводного сфинктера. Болезнь имеет хронический характер, следствием ее становится периодическое возникновение трудностей с проходимостью пищевода.
Для определения ахалазии специалистами также используются такие термины, как: кардиоспазм, мегаэзофагус, идиопатическое расширение пищевода. Не стоит путать ахалазию с другими заболеваниями.
К примеру, ахалазия и халазия пищевода, схожие по названию болезни, имеют абсолютно противоположные симптомы, тогда как кардиоспазм и ахалазия пищевода – это одно и то же.
Халазия и ахалазия пищевода не могут встречаться одновременно.
Что это такое?
Ахалазия – это одна из форм нервно-мышечного расстройства пищевода. Прямым следствием развития болезни являются боли во время глотания и непроизвольное срыгивание пищи. Больные испытывают трудности при проглатывании некоторых видов пищи, не до конца переваренные пищевые массы возвращаются обратно, что вызывает непроизвольное срыгивание.
Код болезни по МКБ-10
Для определения, что такое ахалазия кардии в международном списке классификации болезней МКБ-10 используется следующий код – К22.0
Факторы риска и причины
Возрастных и половых предпочтений у заболевания нет. В группе риска находятся дети в возрасте до 5 лет, а также люди, перенесшие различные инфекционные заболевания (грипп, ветряная оспа, туберкулез). У малышей может наблюдаться частичная ахалазия, принимаемая многими родителями за обычную отрыжку.
Сопровождается ахалазия пищевода у детей тошнотой и рвотой, обычно заболевание не нуждается в лечении, проходит самостоятельно по мере взросления ребенка и нормализации пищеварительных процессов в организме. Ахалазия пищевода у новорожденных встречается достаточно часто, но это не повод для паники.
Причинами заболевания нередко становятся:
- врожденные дефекты пищевода;
- осложнения после перенесенного туберкулеза, приведшие к повреждению нервных волокон;
- инфекции;
- рак желудка;
- гипотериоз (заболевание, связанное с недостатком гормона, вырабатываемого щитовидной железой);
- миастения (аутоиммунное нервно-мышечное заболевание);
- красная волчанка;
- поражение отдела парасимпатической нервной системы (ауэрбаховского сплетения);
- стресс, психическое расстройство;
- полиомиозит (системное поражение мышечной ткани воспалительной природы).
Если речь идет об эзофагеальной форме болезни (четвертая стадия), то причины следует искать в образовании пищевого комка.
Систематические застои становятся причиной повреждений стенок пищевода и привратника, что лишает больного возможности употреблять твердую и жидкую пищу естественным путем.
Кроме того, застой пищи негативным образом отражается также и на объеме пищевода, становясь причиной его расширения — мегаэзофагуса.
Механизм развития болезни
Механизм развития ахазии кардии заключен в последовательном проявлении 4 прогрессирующих стадий:
- I стадия заболевания характеризуется возникновением функционального спазма при нормальном состоянии пищевода;
- II стадия заболевания связана с появлением стабильных спазмов и незначительным расширением пищевода;
- III стадия отличается появлением стеноза и явно выраженного расширения пищевода;
- IV стадия сопровождается явно выраженным стенозом кардиального отверстия, его удлинением и принятием пищеводом S-образной формы (на этой стадии происходит развитие эзофагита и рака).
Несмотря на устрашающую характеристику, данную четвертой стадии заболевания, течение болезни медленное. От появления первых симптомов и до начала необратимых процессов проходит не один год:
- сначала больной жалуется на першение в горле после приема пищи;
- потом появляется ком в груди, боль и отрыжка.
Долгое время указанные симптомы не доставляют неприятностей, поскольку возникают периодически и быстро исчезают. Чтобы разобраться с тем, имеется ли у больного ахалазия кардии 1 степени, что это такое и как лечится необходимо изучить симптомы и возможные разновидности заболевания.
Разновидности
В зависимости от стадии развития выделяют следующие формы (разновидности) ахалазии:
- гипермотильную (соответствует I стадии);
- гипомотильную (ахалазия кардии 2 степени);
- амотильную (соответствует IV стадии).
Рассмотренные разновидности заболевания в полной мере соотносятся с рассмотренными выше стадиями его протекания.
Чем болезнь опасна
Несвоевременное выявление ахалазии становится причиной для развития опасных осложнений. Заболевание видоизменяется, обычная боль при глотании исчезает, ей на смену приходит застойная форма эзофагита и рак. Медикаментозное лечение на этой стадии развития болезни неэффективно, единственный шанс на спасение здоровья и жизни – это хирургическое вмешательство.
Ахазия влияет на работу привратника, что приводит к регулярному попаданию кислых масс обратно в пищевод и получению опасными микроорганизмами в них содержащимися, доступа к важным внутренним органам.
В результате неправильного лечения либо его полного отсутствия:
- развивается болезнь Баретта (предраковое состояние);
- поражаются легкие;
- разрушается подслизистый слой пищевода;
- образуются нагноения;
- появляется объемная видоизмененная шея;
- расширяются вены пищевода;
- развивается пневмоперикард;
- закупориваются дыхательные пути верхнего отдела;
- появляется неприятный запах тухлых яиц или гнили при отрыжке (данный симптом характерен для эзофагита);
- образуется свищ пищеводно-перикардального типа.
В результате воспаления происходит увеличение пищевода и непроизвольное сдавливание блуждающего нерва. В ряде случаев развивается бронхит, наблюдается изменение верхней полой вены.
Симптомы
Отвечая на вопрос о том ахалазия пищевода, что это такое, следует отметить что это, прежде всего, дисфагия, для которой характерно отсутствие у больного возможности поедать любой вид пищи. В процессе насыщения появляется боль в груди, начинается рвота.
Характерными признаками развития такого заболевания, как ахалазия кардии, симптомы которой описаны в данной разделе, являются:
- отсутствие возможности отследить перистальтику пищевода;
- полипоподобные разрастания;
- регургитация — появление комков слизи при отхаркивании, непроизвольное ее появление против воли больного;
- резкая потеря веса;
- приступы удушья.
Дисфагия при кардиоспазме является ведущим симптомом. При этом развивается она не у всех больных и далеко не сразу. Сильная боль и тошнота могут появиться спустя 4-5 секунд после проглатывания еды. В то же время у больного возникает ощущение кома в груди. Пытаясь запить твердую пищу водой больной может выяснить, что жидкость воспринимается желудком намного хуже, чем твердая.
Подобное является не только настоящим парадоксом, но и находкой для специалиста, поскольку позволяет своевременно выявить источник проблемы.
Нарушение глотательного процесса становится причиной попадания пищи в бронхи, трахею и носоглотку. Больной может этого не заметить, но организм отреагирует на подобную патологию хрипотой и першением в горле.
Некоторые пациенты с ахалазией жалуются на осиплость голоса.
Особое внимание при изучении симптомов заболевания уделяется упомянутой выше регургитации. Слизь вытекает вместе со слюной и не переваренной пищей. Чаще всего это происходит во время сна, или же принятия больным положения лежа. Боли в груди могут быть спазматическими или распирающими. Больные становятся раздраженными, они отказываются от еды, из-за чего худеют.
Похудение провоцируется также недостатком полезных веществ, необходимое количество которых более не может поступать через спазмированный пищеводный сфинктер. Интенсивность болевых ощущений зависит от стадии развития, на которой находится заболевание. Ахалазия пищевода, симптомы которой остаются не выявленными до конца, может нуждаться в дополнительных мерах диагностики.
Диагностика
Поставить правильный диагноз, позволяющий выявить ахалазию кардии, достаточно непросто. Причина этому – схожесть симптомов заболевания с признаками гастроэзофагеальной рефлюксной болезни, диафрагмальной грыжи и психосоматического расстройства.
Постановка точного диагноза базируется на:
- устном опросе пациента;
- проведении рентгенографии (пищевод контрастируется барием);
- основании получения результатов манометрии;
- эндоскопии пищевода и желудка (пристальное внимание уделяется изучению состояния гастроэзофагеального перехода).
Исследование на предмет наличия, либо отсутствия ахалазии кардии начинается с проведения обзорной рентгенографии грудной клетки. В случае обнаружения аппаратом признаков расширившегося пищевода и недопустимого уровня свободной жидкости, больному с предварительным диагнозом «ахалазия пищеовда», рентген делают по специальной схеме, включающей прием бариевой взвеси.
При выявлении признаков сужения конечного отдела пищевода и расширения вышерасположенного участка (орган принимает S-образную форму) ставится положительный диагноз.
Эзофагоскопия помогает установить стадию заболевания, его тип и возможные признаки развития осложнений в виде эзофагита.
Манометрия позволяет выявить отсутствие у организма больного рефлекса раскрытия кардии при глотании. В качестве дополнения к основным исследованиям специалистом может быть назначена фармакологическая проба с карбахолином, позволяющая выявить денервационную гиперчувствительность пищевода.
Полезная информация на тему ахалазия кардии пищевода имеется в данном видео.
Лечение и прогноз
Для лечения болезни используют консервативные и хирургические методы (подробнее об этом лечении). В ряде случаев помогает лекарственная терапия. Больным назначаются препараты нитроглицериновой группы, оказывающие местное анестезирующее воздействие.
Наши читатели рекомендуют:
Этот копеечный метод избавляет от язвы и гастрита! Надо взять 250 мл кипяченой воды… Читать дальше
Консервативное лечение ахалазии кардии заключается в применении псевдокардиодилатации. Процедура производится в несколько этапов, результатом ее становится перерастяжение пищеводного сфинктера, понижение тонуса. Отрицательной стороной процедуры является вероятность появления трещин, рубцов и разрывов пищевода, развития рефлюкс-эзофагита.
Наиболее эффективным является оперативное хирургическое вмешательство – эзофагокардиодитомия. В ходе операции производится рассечение кардии и ее последующая пластика.
Если заболевание находится на II-III стадии развития, рекомендована операция Хеллера, при переходе болезни на IV стадию производится операция Льюиса.
При наличии у больного не только ахалазии, но и язвы желудка, производится селективная проксимальная ваготомия.
Лекарственная терапия является дополнением к основному лечению. Кроме того больные должны соблюдать щадящую диету, больше отдыхать, исключить из своей жизни стрессовые ситуации. В целом, прогноз благоприятный, но развитие рецидивов исключать не стоит.
В основном болеют люди в возрасте от 20 до 40 лет, заболеваемость среди детей не превышает 4%. И все же вопрос о том, ахалазия кардии, что это такое и чем опасно остается открытым. Несмотря на кажущуюся изученность заболевания, специалисты полагают, что ахалазия кардии – это непредсказуемая болезнь, нуждающаяся в длительном лечении.
Подберите бесплатно врача-гастроэнтеролога в вашем городе онлайн:
Источник: https://GastrituNet.online/bolezni-pishhevoda/ezofagit/gerb/ap/ahalaziya-kardii.html