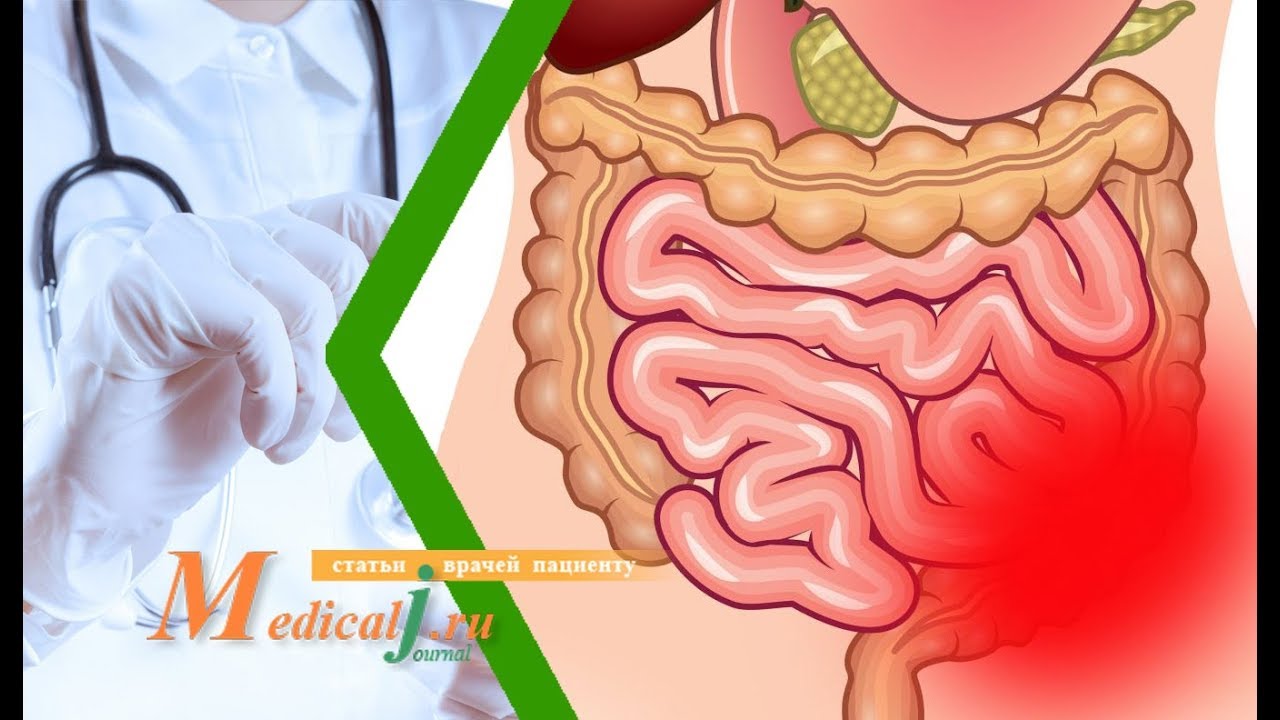
- Кишечная непроходимость
- Классификация кишечной непроходимости
- Диагностика кишечной непроходимости
- Лечение кишечной непроходимости
- Прогноз и профилактика непроходимости кишечника
- Кишечная непроходимость
- Виды и причины
- Симптомы кишечной непроходимости
- Диагностика
- Лечение кишечной непроходимости
- Осложнения
- Профилактика
- Симптомы кишечной непроходимости у взрослых
- Виды и причины
- Диагностика
- Лечение кишечной непроходимости
- Послеоперационный период
- Диета
- Осложнения
- Профилактика
- Непроходимость кишечника: причины, симптомы и лечение народными средствами
- Симптомы и признаки непроходимости кишечника
- Виды кишечной непроходимости и как они проявляются
- Спаечная непроходимость
- Частичная
- Непроходимость тонкого кишечника
- Толстого кишечника
- Лечение болезни у взрослых и детей
- Хирургическое вмешательство
- Диета
- Народные средства
- : Как избавиться от кишечной непроходимости в домашних условиях?
- Фото кишечной непроходимости
Кишечная непроходимость
Кишечная непроходимость (илеус) не является самостоятельной нозологической формой; в гастроэнтерологии и колопроктологии данное состояние развивается при самых различных заболеваниях.
Кишечная непроходимость составляет около 3,8% всех неотложных состояний в абдоминальной хирургии.
При кишечной непроходимости нарушается продвижение содержимого (химуса) – полупереваренных пищевых масс по пищеварительному тракту.
Кишечная непроходимость – это полиэтиологический синдром, который может быть обусловлен множеством причин и иметь различные формы. Своевременность и правильность диагностики кишечной непроходимости являются решающими факторами в исходе этого тяжелого состояния.
Классификация кишечной непроходимости
Существует несколько вариантов классификации кишечной непроходимости, учитывающих различные патогенетические, анатомические и клинические механизмы. В зависимости от всех этих факторов применяется дифференцированный подход к лечению кишечной непроходимости.
По морфофункциональным причинам выделяют:
1. динамическую кишечную непроходимость, которая, в свою очередь, может быть спастической и паралитической
2. механическую кишечную непроходимость, включающую формы:
3. сосудистую кишечную непроходимость, обусловленную инфарктом кишечника.
По уровню расположения препятствия для пассажа пищевых масс различают высокую и низкую тонкокишечную непроходимость (60-70%), толстокишечную непроходимость (30-40%).
По степени нарушения проходимости пищеварительного тракта кишечная непроходимость может быть полной или частичной; по клиническому течению – острой, подострой и хронической.
По времени формирования нарушений проходимости кишечника дифференцируют врожденную кишечную непроходимость, связанную с эмбриональными пороками развития кишечника, а также приобретенную (вторичную) непроходимость, обусловленную другими причинами.
В развитии острой кишечной непроходимости выделяют несколько фаз (стадий). В так называемой фазе «илеусного крика», которая продолжается от 2-х до 12-14 часов, превалируют боль и местная абдоминальная симптоматика.
Сменяющая первую фазу стадия интоксикации длится от 12-ти до 36 часов и характеризуется «мнимым благополучием» – уменьшением интенсивности схваткообразных болей, ослаблением кишечной перистальтики. Одновременно с этим отмечается неотхождение газов, задержка стула, вздутие и асимметрия живота.
В поздней, терминальной стадии кишечной непроходимости, наступающей спустя 36 часов от начала заболевания, развиваются резкие нарушения гемодинамики и перитонит.
Развитие различных форм кишечной непроходимости обусловлено своими причинами.
Так, спастическая непроходимость развивается в результате рефлекторного спазма кишечника, который может быть обусловлен механическим и болевыми раздражением при глистных инвазиях, инородных телах кишечника, ушибах и гематомах живота, остром панкреатите, нефролитиазе и почечной колике, желчной колике, базальной пневмонии, плеврите, гемо- и пневмотораксе, переломах ребер, остром инфаркте миокарда и др. патологических состояниях. Кроме этого, развитие динамической спастической кишечной непроходимости может быть связано с органическими и функциональными поражениями нервной системы (ЧМТ, психической травмой, спинномозговой травмой, ишемическим инсультом и др.), а также дисциркуляторными нарушениями (тромбозами и эмболиями мезентериальных сосудов, дизентерией, васкулитами), болезнью Гиршпрунга.
К паралитической кишечной непроходимости приводят парезы и параличи кишечника, которые могут развиваться вследствие перитонита, оперативных вмешательств на брюшной полости, гемоперитониума, отравлений морфином, солями тяжелых металлов, пищевых токсикоинфекций и т. д.
При различных видах механической кишечной непроходимости имеет место механические препятствия на пути продвижения пищевых масс. Обтурационная кишечная непроходимость может вызываться каловыми камнями, желчными конкрементами, безоарами, скоплением глистов; внутрипросветным раком кишечника, инородным телом; сдалением кишечника извне опухолями органов брюшной полости, малого таза, почки.
Странгуляционная кишечная непроходимость характеризуется не только сдавлением просвета кишки, но и компрессией брыжеечных сосудов, что может наблюдаться при ущемлении грыжи, завороте кишок, инвагинации, узлообразовании – перехлестывании и закручивании между собой петель кишки. Развитие данных нарушений может быть обусловлено наличием длинной брыжейки кишки, рубцовых тяжей, спаек, сращений между петлями кишечника; резким снижение массы тела, длительным голоданием с последующим перееданием; внезапным повышением внутрибрюшного давления.
Причиной сосудистой кишечной непроходимости выступает острая окклюзия мезентериальных сосудов вследствие тромбоза и эмболии брыжеечных артерий и вен. В основе развития врожденной кишечной непроходимости, как правило, лежат аномалии развития кишечной трубки (удвоение, атрезия, меккелев дивертикул и др.).
Независимо от типа и уровня кишечной непроходимости имеет место выраженный болевой синдром, рвота, задержка стула и неотхождение газов.
Абдоминальные боли носят схваткообразный нестерпимый характер. Во время схватки, которая совпадает с перистальтической волной, лицо пациента искажается от боли, он стонет, принимает различные вынужденные положения (на корточках, коленно-локтевое).
На высоте болевого приступа появляются симптомы шока: бледность кожи, холодный пот, гипотония, тахикардия. Стихание болей может являться очень коварным признаком, свидетельствующим о некрозе кишечника и гибели нервных окончаний.
После мнимого затишья, на вторые сутки от начала развития кишечной непроходимости, неизбежно возникает перитонит.
Другим, характерным для кишечной непроходимости признаком, служит рвота. Особенно обильная и многократная рвота, не приносящая облегчения, развивается при тонкокишечной непроходимости.
Вначале рвотные массы содержат остатки пища, затем желчь, в позднем периоде – кишечное содержимое (каловая рвота) с гнилостным запахом.
При низкой кишечной непроходимости рвота, как правило, повторяется 1-2 раза.
Типичным симптомом низкой кишечной непроходимости является задержка стула и отхождения газов. Пальцевое ректальное исследование обнаруживает отсутствие кала в прямой кишке, растянутость ампулы, зияние сфинктера. При высокой непроходимости тонкой кишки задержки стула может не быть; опорожнение низлежащих отделов кишечника происходит самостоятельно или после клизмы.
При кишечной непроходимости обращает внимание вздутие и асимметричность живота, видимая на глаз перистальтика.
Диагностика кишечной непроходимости
При перкуссии живота у пациентов с кишечной непроходимостью определяется тимпанит с металлическим оттенком (симптом Кивуля) и притупление перкуторного звука.
Аускультативно в ранней фазе выявляются усиленная кишечная перистальтика, «шум плеска»; в поздней фазе – ослабление перистальтики, шум падающей капли.
При кишечной непроходимости пальпируется растянутая кишечная петля (симптом Валя); в поздние сроки – ригидность передней брюшной стенки.
Важное диагностическое значение имеет проведение ректального и влагалищного исследования, с помощью которых можно выявить обтурацию прямой кишки, опухоли малого таза. Объективность наличия кишечной непроходимости подтверждается при проведении инструментальных исследований.
При обзорной рентгенографии брюшной полости определяются характерные кишечные арки (раздутая газом кишка с уровнями жидкости), чаши Клойбера (куполообразные просветления над горизонтальным уровнем жидкости), симптом перистости (наличие поперечной исчерченности кишки).
Рентгеноконтрастное исследование ЖКТ применяется в затруднительных диагностических случаях. В зависимости от уровня кишечной непроходимости может использоваться рентгенография пассажа бария по кишечнику или ирригоскопия.
Колоноскопия позволяет осмотреть дистальные отделы толстого кишечника, выявить причину обтурации кишки и в ряде случаев – разрешить явления острой кишечной непроходимости.
Проведение УЗИ брюшной полости при кишечной непроходимости затруднено из-за выраженной пневматизации кишечника, однако исследование в ряде случаев помогает обнаружить опухоли или воспалительные инфильтраты.
В ходе диагностики острую кишечную непроходимость следует дифференцировать от острого аппендицита, прободной язвы желудка и 12-перстной кишки, острого панкреатита и холецистита, почечной колики, внематочной беременности.
Лечение кишечной непроходимости
При подозрении на кишечную непроходимость производится экстренная госпитализация пациента в хирургический стационар. До осмотра врача категорически воспрещается ставить клизмы, вводить обезболивающие, принимать слабительные препараты, выполнять промывание желудка.
При отсутствии перитонита в условиях стационара производят декомпрессию ЖКТ путем аспирации желудочно-кишечного содержимого через тонкий назогастральный зонд и постановки сифонной клизмы.
При схваткообразных болях и выраженной перистальтике вводятся спазмолитические средства (атропин, платифиллин, дротаверин), при парезе кишечника – стимулирующие моторику кишечника препараты (неостигмин); выполняется новокаиновая паранефральная блокада.
С целью коррекции водно-электролитного баланса назначается внутривенное введение солевых растворов.
Если в результате предпринимаемых мер кишечная непроходимость не разрешается, следует думать о механическом илеусе, требующем срочного хирургического вмешательства. Операция при кишечной непроходимости направлена на устранение механической обструкции, резекцию нежизнеспособного участка кишки, предотвращение повторного нарушения проходимости.
При непроходимости тонкой кишки может выполняться резекция тонкой кишки с наложением энтероэнтероанастомоза или энтероколоанастомоза; деинвагинация, раскручивание заворота петель кишечника, рассечение спаек и т. д.
При кишечной непроходимости, обусловленной опухолью толстой кишки, производится гемиколонэктомия и наложение временной колостомы.
При неоперабельных опухолях толстого кишечника накладывается обходной анастомоз; при развитии перитонита выполняется трансверзостомия.
В послеоперационном периоде проводится возмещение ОЦК, дезинтоксикационная, антибактериальная терапия, коррекция белкового и электролитного баланса, стимуляция моторики кишечника.
Прогноз и профилактика непроходимости кишечника
Прогноз при кишечной непроходимости зависит от срока начала и полноты объема проводимого лечения. Неблагоприятный исход наступает при поздно распознанной кишечной непроходимости, у ослабленных и пожилых пациентов, при неоперабельных опухолях. При выраженном спаечном процессе в брюшной полости возможны рецидивы кишечной непроходимости.
Профилактика развития кишечной непроходимости включает своевременный скрининг и удаление опухолей кишечника, предупреждение спаечной болезни, устранение глистной инвазии, правильное питание, избегание травм и т. д. При подозрении на кишечную непроходимость необходимо незамедлительное обращение к врачу.
Источник: http://www.krasotaimedicina.ru/diseases/zabolevanija_gastroenterologia/ileus
Кишечная непроходимость
Автор статьи – Чуклина Ольга Петровна, врач общей практики, терапевт. Стаж работы с 2003 года.
Кишечной непроходимостью принято называть состояние, при котором нарушается прохождение пищевых масс по кишечнику. При этом может возникнуть полное или частичное нарушение продвижения кишечного содержимого.
Наиболее подвержены риску развития кишечной непроходимости, следующие группы:
- пожилые люди;
- лица, которым проведены оперативные вмешательства на кишечнике и желудке.
Виды и причины
Кишечная непроходимость подразделяется на следующие виды:
- динамическая,
- механическая,
- сосудистая.
Вид определяется причиной, вызвавшей данное патологическое состояние.
Причины динамической непроходимости:
- постоянный спазм мускулатуры кишечника, который может возникнуть при болевых раздражениях кишечника глистами, при остром панкреатите, при травматических повреждениях инородными телами;
- паралич мускулатуры кишечника, который развивается при оперативных вмешательствах, отравлениях морфиносодержащими препаратами, солями тяжелых металлов, в результате пищевых инфекций.
При механической непроходимости обязательно имеется какое-либо препятствие:
- каловые камни, камни из желчевыводящих путей, инородное тело, сдавление просвета кишечника снаружи опухолевыми образованиями и кистозными образованиями других органов, опухоли кишечника, растущие в просвет;
- завороты петель кишечника в результате ущемления кишечника в воротах брюшных грыж, спаечные и рубцовые процессы, узел из петель кишечника.
Сосудистой непроходимости всегда способствуют нарушения кровоснабжения (тромбозы, эмболии) брыжеечных кровеносных сосудов.
Симптомы кишечной непроходимости
Кишечная непроходимость является острым состоянием, то есть все симптомы заболевания развиваются быстро, за несколько часов.
Выделяют несколько характерных признаков заболевания:
- болевые ощущения в животе;
- задержка стула;
- рвота;
- нарушение отхождения газов.
Кишечная непроходимость всегда начинается с появления болей в животе. Схваткообразный характер болей объясняется наличием перистальтических сокращений кишечника, которые способствуют продвижению пищевых масс.
При наличии заворотов кишки боли сразу интенсивные, невыносимые, постоянные. При наличии другого вида кишечной непроходимости болевые ощущения могут быть схваткообразными и нарастать постепенно в своей интенсивности. У больного появляется вынужденное положение – он поджимает ноги к животу.
Боли могут быть настолько выраженными, что у больного наступает болевой шок.
Рвота развивается рано, если у больного возникает непроходимость в верхних отделах кишечника (тонком кишечнике), при этом у больного она многократная, но не приносит облегчения.
При непроходимости в нижних отделах кишечника она появляется лишь при развитии общей интоксикации организма, через 12-24 часа.
Нарушение отхождения стула и газов особенно характерно для нижней кишечной непроходимости. У больного возникает вздутие живота, урчание.
При неоказании помощи больному, примерно через сутки у больного развивается общая интоксикация организма, для которой характерно:
- повышение температуры тела;
- учащение дыхательных движений;
- перитонит (поражение брюшины);
- септический процесс (распространение инфекции по всему организму);
- нарушение мочеотделения;
- выраженное обезвоживание.
В результате общей интоксикации, при отсутствии лечения, может наступить смерть больного.
Диагностика
Для постановки диагноза кишечной непроходимости обязательно проводится ряд лабораторных и инструментальных исследований:
- общий анализ крови – может быть увеличение лейкоцитов при воспалительных процессах;
- биохимический анализ крови может указать на нарушения обменных процессов (нарушение состава микроэлементов, снижение белка);
- рентгенологическое исследование кишечника обязательно при постановке данного диагноза. При введении рентгеноконтрастного вещества в просвет кишечника можно определить уровень развития кишечной непроходимости;
- колоноскопия (исследование толстого кишечника при помощи датчика с видеокамерой на конце) помогает при толстокишечной непроходимости, для исследования тонкого кишечника применяется – ирригоскопия;
- ультразвуковое исследование не всегда информативно, так как при кишечной непроходимости происходит скопление воздуха в животе, что мешает нормальной оценке данных;
В сложных случаях проводят лапароскопическое исследование брюшной полости, при которой в брюшную полость вводится датчик с видеокамерой через небольшой прокол. Данная процедура позволяет исследовать органы брюшной полости и поставить точный диагноз, а в некоторых случая сразу провести и лечение (заворот кишок, спаечный процесс).
Дифференцировать кишечную непроходимость необходимо с:
- острым аппендицитом (УЗИ, локализация в правой подвздошной области);
- прободные язвы желудка и 12-перстной кишки (проведение ФГДС, рентгенография с контрастным веществом);
- почечная колика (УЗИ, урография).
Для уточнения диагноза всегда необходимо проведение дополнительных методов исследования, так как только по симптомам дифференцировать кишечную непроходимость невозможно.
Лечение кишечной непроходимости
При подозрении на кишечную непроходимость больной обязательно подлежит экстренной госпитализации в хирургическое отделение.
Важно! Не допускается самолечение обезболивающими и спазмолитическими препаратами.
В ранние часы после начала заболевания, при отсутствии тяжелых осложнений проводится консервативная терапия.
Для консервативного лечения применяются:
- эвакуация желудочного и кишечного содержимого при помощи зондирования;
- при спазмах – спазмолитическая терапия (дротаверин, платифиллин); при параличе – стимулирующие моторику препараты (прозерин);
- внутривенное введение солевых растворов для нормализации обменных процессов;
- сифонные клизмы;
- лечебная колоноскопия, при которой можно устранить завороты кишечника, желчные камни.
Чаще всего больному проводится оперативное вмешательство, целью которого является устранение непроходимости, удаление нежизнеспособных тканей кишечника.
Проводятся следующие вмешательства:
- раскручивание петель кишечника;
- рассечение спаек;
- резекция (удаление) части кишечника с последующим сшиванием концов кишечника;
- при невозможности устранения причины непроходимости проводится наложение колостомы (выведение каловых масс наружу);
- при грыжевых образованиях проводится их пластика.
Длительность и результат лечения напрямую зависят от причины, вызвавшей кишечную непроходимость, срока начала лечения.
Осложнения
При несвоевременной госпитализации могут развиться следующие опасные состояния:
- болевой шок;
- сепсис;
- перитонит.
Профилактика
К профилактическим мероприятиям относят:
- своевременная диагностика и лечение опухолевых процессов в кишечнике и соседних органах;
- лечение глистных инвазий;
- профилактика спаечных процессов после оперативных вмешательств;
- рациональное питание;
- ведение здорового образа жизни.
Источник: https://www.diagnos.ru/diseases/jekat/kishechnaya-neprohodimost
Симптомы кишечной непроходимости у взрослых
Кишечная непроходимость – это острое заболевание желудочно-кишечного тракта, при котором в кишечнике образовывается препятствие для выхода каловых масс. Это очень болезненное состояние, которое может привести к летальному исходу, если вовремя не обратиться за медицинской помощью. Непроходимость может возникнуть в любом возрасте, начиная от новорожденных, заканчивая пожилыми людьми.
Симптомы этого заболевания очень часто принимают за признаки других болезней желудочно-кишечного тракта и пытаются справиться с ними самостоятельно. Этого делать категорически нельзя, так как только вовремя предоставленная врачебная помощь может спасти жизнь пациенту. Это заболевание лечиться только в стационаре хирургического отделения.
Виды и причины
Существует несколько разновидностей КН.
1. Согласно причинам возникновения различают врожденную и приобретенную формы. Врожденная форма выявляется в младенческом возрасте и вызвана аномалиями развития тонкой или толстой кишки. Приобретенная форма становится результатом определенных процессов, которые проходят в организме человека, как правило, в более взрослом возрасте.
2. Различают также функциональную и механическую КН.
Функциональная КН — возникает как результат негативных процессов в кишечнике, после которых он полностью или частично прекращает функционировать. Причинами возникновения закупорки такого типа могут стать разнообразные факторы:
- сопутствующие заболевания ЖКТ;
- воспаления брюшной полости (а именно, такие болезни, как аппендицит, холецистит, панкреатит, перитонит);
- операции, которые проводились на брюшной полости;
- внутренние кровотечения;
- травмы живота;
- обильная тяжелая еда в большом количестве после долгого голодания;
- кишечная колика.
Все эти процессы могут привести к функциональной закупорке кишки, которая проявляется в двух формах: как спастическая и как паралитическая закупорка. Спастическая КН характеризируется спазмом определенного участка кишок.
Спазм может проявляться в тонкокишечном или в толстокишечном отделах.
На более поздних сроках заболевания, через 18-24 часа после начала спазмолитической закупорки может проявиться паралитическая форма, при которой парализуется весь кишечник.
Второй вид заболевания – механическая КН. В отличие от функциональной формы, при механической разновидности моторика кишечника продолжает активно работать, но существующая преграда мешает ему вывести каловые массы наружу. В свою очередь, механическая закупорка делиться на две формы относительно того, появились ли при закупорке нарушения кровообращения в желудочно-кишечном тракте.
А) Странгуляционная непроходимость. В этом случае наблюдаются нарушения кровообращения в желудочно-кишечном тракте. Причины такого явления следующие:
- запущенная грыжа (кишечные петли ущемляются в грыжевом отверстии);
- спайки;
- перекручивание кишечных петель вследствие жизнедеятельности кишечника;
- образование узлов в кишках.
Б) Обтурационная кишечная непроходимость, при которой нарушение кровообращения ЖКТ не наблюдается. Как правило, она возникает, когда кишки закупориваются
- инородным телом;
- комком глистов;
- опухолями (опухоль может возникнуть как в кишке, так и в других органах, например, опухоли матки, почек, поджелудочной железы могут закупоривать кишки);
- каловым камнем.
По клиническому течению различают острую и хроническую формы кишечной непроходимости. Острая форма КН проявляется резко и болезненно, с каждым часом все усугубляясь, плоть до летального исхода. Хроническая форма вызвана ростом спаек или опухолей в желудочно-кишечном тракте.
Она развивается очень медленно, время от времени напоминая о себе симптомами метеоризма, запора и поноса, чередующихся между собой.
Но рано или поздно, когда опухоль вырастает до определенного состояния, она закупоривает кишку полностью, и проблема переходит в острую фазу со всеми негативными последствиями.
Важно заметить, что существует основной комплекс симптомов кишечной непроходимости, которые проявляются одинаково в любом возрасте. Так, признаком кишечной непроходимости на раннем этапе являются три основных симптома:
- боль в животе (чаще всего он наблюдается в районе пупка);
- запор и невозможность выхода газов;
- рвота.
Через 12-18 часов к течению кишечной непроходимости могут добавиться новые симптомы:
- выраженная перистальтика;
- живот раздувается и принимает неправильную форму;
- наблюдаются кишечные шумы, урчание;
- обезвоживание;
- сухость во рту.
На третьи сутки после возникновения болезни, если не начать своевременное лечение, у больного начинается лихорадка и шоковое состояние. Исходом такого состояние может быть перитонит и смерть больного. Это является серьезным заболеванием, при котором очень важно вовремя обратиться за медицинским лечением.
Есть некоторые особенности симптомов непроходимости, которые должен знать каждый.
Рвота. Рвота при кишечной непроходимости сначала имеет цвет и запах желудочных масс, но через некоторое время она приобретает желтоватый цвет и запах кала.
Это происходит тогда, когда кишечник, не имея возможности освободиться от каловых масс естественным путем, использует для их эвакуации путь через желудок.
Как правило, это касается ситуаций, когда возникает тонкокишечная непроходимость.
Если случается толстокишечная непроходимость, то кишечник не в состоянии «вытолкать» все каловые массы вспять по длине кишок. В этом случае в животе происходит бурление, урчание, «переливание», болезненные спазмы, но не происходит облегчения в виде рвоты, хотя постоянная тошнота присутствует.
Понос. Иногда при кишечной непроходимости может проявляться кровавый понос. Он свидетельствует о внутреннем кровоизлиянии.
Диагностика
При поступлении больного с подозрением на кишечную непроходимость необходимо исключить другие болезни с похожей симптоматикой:
- язвенная болезнь;
- аппендицит;
- холецистит;
- воспаления гинекологического характера у женщин.
После этого проводиться исследование для подтверждения диагноза КН и правильного медикаментозного или хирургического лечения.
- Прежде всего, осмотр и опрос больного (при острой форме пациент может сказать точное время, когда начались болевые процессы), обязательно проводится пальпация живота. С помощью пальпации можно оценить состояние больного, выявить место закупорки и даже в некоторых случаях определить ее причину, будь то каловый камень, спайки или заворот кишок.
- Рентген с контрастным веществом (барием). Эта процедура определяет, если ли наличие непроходимости. Также с помощью рентгена можно точно узнать место ее локализации в тонком или толстом кишечнике.
- Ультразвуковое исследование ЖКТ.
- Коллоноскопия. Эта процедура дает возможность исследовать весь кишечник, найти и осмотреть проблемную его часть.
Лечение кишечной непроходимости
Особенности лечения зависит от формы кишечной непроходимости, от ее запущенности и медицинских прогнозов в каждом конкретном случае. Если пациент обратился за помощью на ранних стадиях КН, то существует вероятность, что будет проведена консервативная терапия:
- очищение верхнего отдела желудочно-кишечного тракта через специальный зонд;
- введение препаратов, стимулирующих моторику;
- введение препаратов, снимающих спазмы с ЖКТ.
Если после консервативного лечения в течении 12 часов не наблюдается улучшения состояния больного, применяют хирургическое вмешательство. В процессе операции хирурги проводят разрез брюшной полости, определяют причину проблемы и устраняют ее в зависимости от формы заболевания, например:
- удаляют часть кишки при ее некрозе;
- удаляют спайки и опухоли;
- исправляют завороты и узлы кишок;
- при перитоните проводят санацию и дренирование брюшной полости.
Послеоперационный период
В большей степени послеоперационный период при непроходимости кишечника зависит от тяжести состояния больного и проведенной операции. Как правило, в первые несколько дней пациенту назначается постельный режим.
В первое время питание может вводиться больному внутривенно. Спустя несколько дней можно принимать перетертую белковую пищу. Далее назначается диетический стол №2.
Наряду с этим проводиться медикаментозное лечение.
Назначаются антибактериальные препараты во избежание воспалительных процессов в организме. Кроме того, необходимо нормализовать водно-солевой обмен, который был нарушен во время заболевания.
Для этого назначаются специальные препараты внутривенно или подкожно.
После выписки необходимо придерживаться диеты №4, которая создана для людей с заболеваниями желудочно-кишечного тракта.
Диета
После лечения любой формы кишечной непроходимости необходимо строго следить за питанием и придерживаться диеты.
Как и при любом заболевании кишечника, при КН показано есть часто и маленькими порциями. Это снижает нагрузку с ЖКТ, дозирует выделение желудочных соков и желчных кислот, облегчает работу тонкого и толстого кишечников.
Избегайте есть слишком горячую и слишком холодную пищу. Также не ешьте грубую пищу, которая тяжело переваривается. Минимизируйте употребление соли. Пейте много воды.
В первый месяц после операции питайтесь перетертой пищей. Разрешены следующие продукты:
- крупы (манная, гречневая, рисовая, овсяная крупы);
- нежирные сорта мяса и рыбы;
- овощи после термической обработки, не вызывающие вздутие живота;
- фрукты, не вызывающие вздутие живота, перетертые, можно печеные;
- нежирный творог, ацидофилин;
- компоты и кисели из фруктов и ягод.
При кишечной непроходимости категорически запрещены продукты, способствующие метеоризму, запорам:
- жирное мясо, рыба;
- крупы, которые тяжело перевариваются (пшенная крупа, перловка);
- бобовые, грибы;
- копченые, соленые, острые, пряные продукты;
- газировки, кофе, алкоголь;
- сладости и шоколад;
- свежий хлеб и сдобная выпечка;
- белокачанная капуста;
- яблоки;
- кефир, сметана, сыр, сливки, молоко.
Осложнения
Кишечная непроходимость является очень опасным заболеванием с серьезными осложнениями, которые возникают уже на 2-3 сутки. Если вовремя не обратиться к врачу, то можно очень усугубить ситуацию вплоть до летального исхода. Через несколько суток после начала острой закупорки тонкого или толстого кишечника могут начаться такие негативные процессы, как перфорация кишки.
Перфорация кишки при КН случается тогда, когда происходит омертвение (некроз) какой-то части кишки из-за нарушения кровообращения. Так как долгое время каловые массы скапливаются, не имея выхода, и под их давлением происходит разрыв стенки омертвевшей кишки, так ее стенки теряют эластичность.
Перитонит – инфицирование брюшной полости. Как правило, возникает вследствие перфорации кишки и попадания каловых масс в брюшину. При перитоните показано срочное хирургическое вмешательство.
Профилактика
Для того, чтобы минимизировать появление кишечной непроходимости или исключить ее рецидив после операции, необходимо придерживаться следующих правил.
- Своевременно лечить заболевания желудочно-кишечного тракта, которые могут напрямую вызвать КН: паховая грыжа и пупочная грыжа, опухоли в кишечнике и других органах, близких к нему.
- При вынужденных операциях на брюшной полости отдавайте предпочтение лапароскопическим способам хирургического вмешательства, поскольку после лапароскопии образование спаечных процессов минимальное.
- Придерживайтесь дробного питания. Переедание может негативно сказаться на кишечнике после операции непроходимости, которая проводилась ранее. Исключите из рациона вредную пищу.
- Активный образ жизни очень важен для здоровья ЖКТ, поскольку держит на необходимом уровне моторику кишечника.
Источник: http://zabolevanija.net/kishechnaya-neprokhodimost-simptomy-lechenie/
Непроходимость кишечника: причины, симптомы и лечение народными средствами
Проблемы с кишечником на сегодняшний день очень распространены. Одна из них – непроходимость кишечника – нешуточное состояние, при острой стадии которого необходимо вмешательство хирургов.
Самым ранним предвестником недуга является боль: она начинается внезапно, в любое время, без видимой причины.
Реже боль возрастает понемногу, а через некоторый отрезок времени приобретает интенсивный характер.
Непроходимостью кишечника называют невозможность физиологического характера прохождения к заднему проходу каловых масс. Становится затруднительным процесс естественного опорожнения прямой кишки, прекращается отхождение газов, формируются каловые завалы.
Симптомы становятся более отчетливыми при ухудшении состояния. Источником проблем является нерегулярный стул: правильно, если человек опорожняется раз в сутки. В случае запора, появления признаков, сигнализирующих о непроходимости, следует обратиться к врачу.
Непроходимость в кишечнике развивается под влиянием разных причин, которые делятся на две категории: функциональные и механические.
Развитию недуга механического типа способствуют такие факторы, как увеличение длины сигмовидной кишки, наличие карманов брюшины, подвижная слепая кишка, спайки.
Функциональная непроходимость развивается на фоне переедания после голодания, резкого увеличения свежих плодов, перевод новорожденных на адаптированные смеси до года.
Механические причины недуга, который заметно отравляет существование пациенту:
- скопление глистов;
- гематома;
- сбои в формировании кишечника;
- сбои в строении брюшины;
- желчные и каловые камни;
- сосудистые недуги;
- воспаления;
- новообразования (рак или доброкачественные);
- онкология;
- обтурация кишечника;
- спайки;
- грыжи;
- заворот отдела кишечника;
- тяжи брюшины врожденного типа;
- попадание чужеродных элементов в кишечник;
- уменьшение просвета кишки.
Функциональные причины развития непроходимости также известны. Их список обычно зависит от сопутствующих проблем, но краткий его вариант выглядит так:
Симптомы и признаки непроходимости кишечника
По словам врачей, при подозрении на непроходимость кишечника пациент должен в кратчайшие сроки быть доставлен в больницу. Так прогноз будет благоприятным. Нарушение удается исправить без оперативного вмешательства в ряде случаев.
Явными признаками появления болезни считаются неосуществимость отхождения каловых масс и газов. В случае частичной непроходимости либо непроходимости верхних отделов кишечника наблюдается скудный стул и незначительное отхождение газов.
Возникают такие симптомы, как многократная рвота, неправильная форма и вздутие живота.
Есть также специфические симптомы, которые могут быть выявлены только специалистом, поэтому так важна скорейшая госпитализация пациента.
Если не начать лечить пациента вовремя, то повышается риск развития опасных последствий, среди которых нарушения сердечной деятельности, печеночная и почечная недостаточность, летальный исход.
В случае сдавливания сосудов развивается некроз кишки. Даже операция (если случай запущенный) может не спасти пациента.
К самым опасным состояниям относят непроходимость кишечника у грудных детей. Поэтому мамам и папам важно знать симптомы, которые должны вызывать опасения:
- существенная потеря веса из-за потери жидкости,
- рвота с примесью желчи, которая появляется после еды,
- сероватый оттенок кожи ребенка,
- температура,
- вздутие верхней части живота.
Спокойный младенец может отказываться от еды, стать беспокойным и капризным. Тогда необходимо немедленно вызвать врача.
Узнайте, что такоедивертикулез сигмовидной кишки – симптомы и лечение заболевания.
Виды кишечной непроходимости и как они проявляются
Кишечная непроходимость делится на два типа по характеру течения: это хроническая и острая. Кроме этого, заболевание может быть частичным или полным. По происхождению недуг делится на приобретенный и врожденный, последний вызван закупоркой кишечника плотным меконием, аномалиями в его развитии. В зависимости от причин болезнь может носить характер механический и динамический.
Спаечная непроходимость
Спаечной непроходимостью называют нарушение пассажа по кишечнику, которое спровоцировано спаечным процессом брюшины. Тяжи и спайки развиваются после ограниченных, острых диффузных перитонитов, кровоизлияний, травм живота.
Возникать такой вид непроходимости кишечника может на любом из уровней кишечника. В большинстве случаев происходит спайка сальника с послеоперационным рубцом брюшины либо органами, которые были травмированы во время операции.
В основе заболевания лежит нарушение перистальтики, которое обусловлено образованием спаек. Спаечная непроходимость протекает по нескольким типам:
- Обтурационный тип – начинается болезнь остро и быстро протекает. Иногда больные могут страдать хронической перемежающейся непроходимостью, которая позже перетекает в острую фазу.
- Странгуляционный тип – возникает при ущемлении участка кишечника с вовлечением брыжейки. Заболевание протекает остро и бурно, рано проявляются гемодинамические расстройства, приводящие к развитию перитонита и омертвению кишечника.
- Смешанная форма представляет собой сочетание динамической и механической формы недуга.
Частичная
Частичная форма этого недуга может протекать хронически: больной периодически испытывает боли, страдает от рвоты, задержки газов и стула. В большинстве случаев такие симптомы не острые, проходят после консервативных мероприятий в больнице либо самостоятельно.
Болезнь может продолжаться долго, десятки лет. В случае непроходимости из-за опухоли, которая растет внутри просвета кишки либо извне, симптомы постепенно нарастают. Иногда возникают запоры, боли в животе, рвота, метеоризм. По мере роста опухоли симптомы учащаются.
Стадии частичной закупорки сменяются на периоды разрешения, для которых характерен понос. Каловые массы выходят жидкие, обильные, с гнилостным запахом. Особенностью частичной непроходимости считается то, что она может в любой момент перетечь в полную непроходимость острого типа.
Непроходимость тонкого кишечника
Непроходимость тонкого кишечника возникает на любом участке тонкой кишки. Часть кишки, находящаяся выше локализации препятствия, продолжает работать и раздувается по мере заполнения пищей.
Самыми частыми причинами возникновения заболевания являются обструкция тонкой кишки.
Симптомами непроходимости являются метеоризм, отвращение к пище, рвота, обезвоживание, сильные боли эпигастральной области.
Толстого кишечника
Нарушение прохождения содержимого по толстой кишке (непроходимость) проявляется в задержке либо отсутствии стула, вздутии, затрудненном отхождении газов, болях схваткообразного характера, растяжении живота, рвоте, тошноте, нарушении аппетита. Такая непроходимость может носить полный или частичный характер, чаще наблюдается в случае поражений толстой кишки органического характера.
При условии прогрессирования нарушения в кишечнике нарастают симптомы интоксикации, нарушения процессов обмена, вздутия живота, признаки воспаления брюшины. Частичная непроходимость характеризуется неполным периодическим отхождением газов и стула, сменой поноса на запор, длительными или кратковременными ремиссиями, временным прекращением вздутия и болей.
Узнайте, что такоедискинезия толстой кишки, как лечить эту болезнь.
Лечение болезни у взрослых и детей
В начале лечения недуга, поражающего кишечник у детей, взрослых, пожилых людей применяются экстренные меры с целью снятия болевого шока, восполнения потерь жидкости, проводится рентген, УЗИ брюшной полости. При помощи зонда происходит освобождение верхних отделов пищеварительного тракта, а при помощи сифонных клизм – нижних отделов.
Вводятся лекарства (спазмолитики), которые расслабляют мышечные стенки кишечника, прекращая усиленную перистальтику. В некоторых случаях таких мер и препаратов хватает для восстановления функционирования. Если нет, значит прибегают к хирургическому вмешательству в клинике.
Хирургическое вмешательство
Объем проводимой операции в хирургии при непроходимости кишечника обоснуется индивидуально при учете особенностей организма,анатомических особенностей очага и истории болезни. Также следует определить причины патологии. При следующих случаях течения заболевания оперативное вмешательство является единственным способом лечения:
- при завороте тонкой кишки;
- при закупорке желчными камнями;
- при узлообразовании кишки, когда одна кишка наматывается на ось другой;
- при погружении одной кишки в другую.
Диета
В зависимости от течения кишечной болезни и состояния пациента назначается диета. После оперативного вмешательства при кишечной непроходимости нельзя есть и пить в течение двенадцати часов.
Питание происходит парентерально: больному внутривенно вводятся питательные растворы в прямую кишку. Спустя пять дней вводятся через зонт во рту питательные смеси. Зонд удаляется, если пациент может кушать сам.
Разрешаются кисломолочные продукты, питательные смеси (детское питание) частыми маленькими порциями.
Спустя несколько дней после операции на кишечнике осуществляется переход на нулевую диету, разработанную с целью максимального щажения пищеварительного тракта. Вводятся легкоусвояемые жидкие продукты, а потребление соли ограничено.
Постепенно переходят на рацион, близкий к диете №4, которая разработана с целью максимального химического и механического щажения кишечника, сокращения процессов брожения в нем. Ограничивается количество жиров, углеводов, копченостей, пряностей, солений, клетчатки, молока. Блюда отвариваются, готовятся на пару, перетираются.
Постепенно диетическое меню расширяется, происходит полный переход на диету №4, которая разработана для больных с кишечными болезнями на стадии выздоровления и реабилитации, включая и непроходимость. Диетический рацион при заболеваниях ЖКТ обеспечивает полноценное питание, щадящее для кишечника. Рацион более разнообразный, пища не протирается.
Блюда варят либо готовят на пару, что полезно для кишечника больного. Рацион диеты при хронической и острой непроходимости препятствует развитию гнилостных, бродильных процессов. Простые углеводы и жиры ограничены, исключаются раздражители механического, химического и термического типа.
Народные средства
При частичной форме непроходимости помогает лечение методами из арсенала народной медицины:
- 0,5 кг слив без косточек залить литром воды, кипятить час, остудить и пить трижды в день по полстакана.
- 1 кг облепихи растолочь, залить кипяченой охлажденной водой в количестве 0,7 л, перемешать. Сок отжать и принимать раз в день по половине стакана.
- Смешать 20 штук кураги, 10 ст.л. изюма, по 10 штук инжира и чернослива. Залить кипятком, промыть, перекрутить. Съедать по столовой ложке натощак.
- Подогреть половину стакана молока, добавить 20 г сливочного масла. Лечь на левый бок и ввести раствор как обычную клизму. Проделывать процедуру три дня подряд за пару часов до сна.
- Такие травы, как сенна и крушина, обладающие слабительным эффектом, могут облегчить, но не вылечить болезнь.
Узнайте, какая необходима диета после операции на кишечнике.
: Как избавиться от кишечной непроходимости в домашних условиях?
Тема представленного ниже видео такой симптом, как запор и чем он может грозить. Запор может свидетельствовать о многих серьезных болезнях, в том числе о непроходимости или болезни Гиршпрунга.
Фото кишечной непроходимости
Информация представленная в статье носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению исходя из индивидуальных особенностей конкретного пациента.
Источник: https://sovets.net/2624-neprokhodimost-kishechnika.html