- Кератопротезирование роговицы (пересадка роговицы глаза) – все об операции трансплантации
- Сквозное кератопротезирование
- нашего специалиста о протезировании роговицы
- Стоимость операции
- Кератопротезирование – что это такое, показания и описание операции
- Показания
- Искусственная роговица
- Послеоперационный период
- Кератопротезирование
- Противопоказания
- Подготовка к кератопротезированию
- Методика проведения
- После кератопротезирования
- Осложнения
- Стоимость кератопротезирования в Москве
- Кератопластика | Лечение глаз | Офтальмология в Израиле
- Кератопластика – Показания
- Кератопластика – Виды
- Кератопластика – Проведение операции
- Кератопластика – Осложнения
Кератопротезирование роговицы (пересадка роговицы глаза) – все об операции трансплантации
В случаях, когда операция пересадки роговицы (кератопластика) не способна обеспечить прозрачного приживления, назначается процедура кератопротезирования – замены мутной роговицы пациента биологически инертным специальным пластическим материалом.
На сегодняшний день существует 2 типа офтальмологических кератопротезов – несквозные, которые применяются в случае буллезной отечной роговицы, и сквозные, используемые в случае ожоговых бельм. Оба вида кератопротезов имеют существенные конструктивные различия.
Сквозное кератопротезирование
Предназначение сквозных кератопротезов – лечение васкуляризированных грубых ожоговых бельм с поражением обоих глаз, когда функции сетчатки сохранены, но прогноз на прозрачное приживление донорского роговичного трансплантата неблагоприятный. Выполнение операции, в этом случае, происходит в два этапа:
- На первом этапе, бельмо расслаивают надвое и в образовавшийся карман вживляют металлическую опорную часть протеза, которая имеет изогнутую форму, соответствующую кривизне роговицы. В опорной пластинке по краям, предусмотрены 2 больших отверстия. Сквозь эти отверстия, расслоенная роговица срастается, фиксируя кератопротез. По центру опорной пластики размещается круглое отверстие для оптической части кератопротеза. На начальном этапе операции его закрывает временный вкладыш (заглушка).
- Второй этап операции проводят спустя 2-3 месяца, когда опорная пластинка вживленного протеза уже прочно закреплена слоями бельма. При выполнении операции, над центральным отверстием оптической части кератопротеза выполняют трепанацию мутных слоев роговой оболочки диаметром 2,5 мм. Временная заглушка вывинчивается с помощью специального ключа. Внутренние слои роговицы иссекаются, а на место временного вкладыша помещают оптический цилиндр. Расчет оптической силы кератопротеза производят для каждого глаза в отдельности. В среднем она составляет 40,0 дптр. При отсутствии в оперируемом глазу хрусталика, кератопротез возмещает оптическую силу глаза полностью, т. е. оптическая сила вживляемого цилиндра составляет 60,0 дптр. Во избежание возможного заращивания оптического цилиндра тканями, внутренняя и наружная его части имеют выступы над поверхностями роговицы.
После операции пациенты продолжают находиться под контролем врача, вследствие существующего риска возникновения осложнений.
При заращении оптического цилиндра по одной из его поверхностей, устранение подобного дефекта выполняют хирургическим путем.
В случае недостаточного выстояния цилиндра над передней либо задней поверхностью роговицы, а также при несоответствии его оптики, цилиндр подлежит замене.
Использование двухэтапной техники операции, снижает риск фильтрация влаги в передней камере глаза. Наиболее частым, серьезным осложнением подобной операции является обнажение опорных элементов кератопротеза, что вызывается асептическим некрозом поверхностных слоев роговицы.
С целью укрепления протеза, как правило, применяют донорский трансплантат – роговицу и склеру, а также аутохрящ ушной раковины, слизистые оболочки и другие ткани.
Во избежание возникновения подобных осложнений, и техника выполнения операции кератопротезирования, и модели самих кератопротезов продолжают совершенствоваться.
нашего специалиста о протезировании роговицы
Операцию несквозного кератопротезирования назначают при выявлении у пациента буллезной дистрофии роговицы. Процедура заключается во введении в слои роговицы прозрачной пласты с имеющимися по периферии отверстиями.
Она препятствует избыточному пропитыванию влагой передней камеры глаза передних слоев роговицы. После выполнения операции, отечность роговицы и буллезность эпителия уменьшаются, что избавляет пациента от имеющего место болевого синдрома.
Правда, следует отметить, что подобная операция способна лишь незначительно улучшить остроту зрения на короткий срок, не превышающий двух лет, так как задние слои роговицы продолжают оставаться отечными, а передние со временем мутнеют и уплотняются.
В этой связи, при возникновении отечной формы дистрофии роговицы, предпочтительнее ее пересадка. Тем более, что в последние годы, техника проведения сквозной субтотальной кератопластики постоянно совершенствуется и улучшается.
Специалисты нашей клиники в совершенстве владеют техникой проведения операций сквозной кератопластики (пересадки роговицы), в подавляющем большинстве случаев добиваясь максимально возможного ее прозрачного приживления.
В этой связи, при лечении вышеперечисленных заболеваний глаз, благодаря профессиональному уровню наших офтальмохирургов, пациентам может быть предложена более эффективная в сравнении с кератопротезированием операция сквозной кератопластики с гарантией достижения высоких результатов и минимальным риском потенциально возможных осложнений.
Стоимость операции
Наша клиника придерживается тактики сквозной кератопластики в лечении патологии роговицы у пациентов, которым требуется кератопротезирование. Наши специалисты добиваются высоких результатов лечения. Цены на кератопластику в “Московской Глазной Клинике” начинаются от 90 000 руб.
Обратившись в Московскую Глазную Клинику, каждый пациент может быть уверен, что за результаты лечения будут ответственны одни из лучших российских специалистов.
Уверенности в правильном выборе, безусловно, прибавит высокая репутация клиники и тысячи благодарных пациентов.
Самое современное оборудование для диагностики и лечения заболеваний глаз и индивидуальный подход к проблемам каждого пациента – гарантия высоких результатов лечения в Московской Глазной Клинике. Мы проводим диагностику и лечение у детей старше 4 лет и взрослых.
Уточнить стоимость той или иной процедуры, записаться на прием в “Московскую Глазную Клинику” Вы можете по телефону 8 (800) 777-38-81 (ежедневно с 9:00 до 21:00, бесплатно для мобильных и регионов РФ) или воспользовавшись формой онлайн-записи.
Источник: https://mgkl.ru/uslugi/keratoprotezirovanie-rogovitsy-pokazaniya-i-tseny-na-operatsiyu
Кератопротезирование – что это такое, показания и описание операции
Поражение роговицы является одной из причин нарушения зрения. В наше время при помутнении роговицы проводят различные операции, включая сквозную и послойную кератопластику. При этом часть роговицы донора пересаживают пациенту.
Однако кератопластика не всегда бывает эффективной. При стойком и тяжелом снижении прозрачности роговицы, а также в случае ожога и повторных трансплантаций донорской ткани, используют альтернативный метод лечения. Для этого выполняют имплантацию кератопротеза, или искусственной роговицы.
Ученые занимаются проблемами кератопротезирования с середины прошлого века. Академик С.Н.Федоров разработал, а затем внедрил в практику кератопротез Федорова-Зуева. Однако из-за частых послеоперационных осложнений этот протез не получил широкого распространения.
В США также был разработан протез роговицы, который получил название Бостонского кератопротеза. Это устройство в 1992 году было разрешено к использованию (FDA).
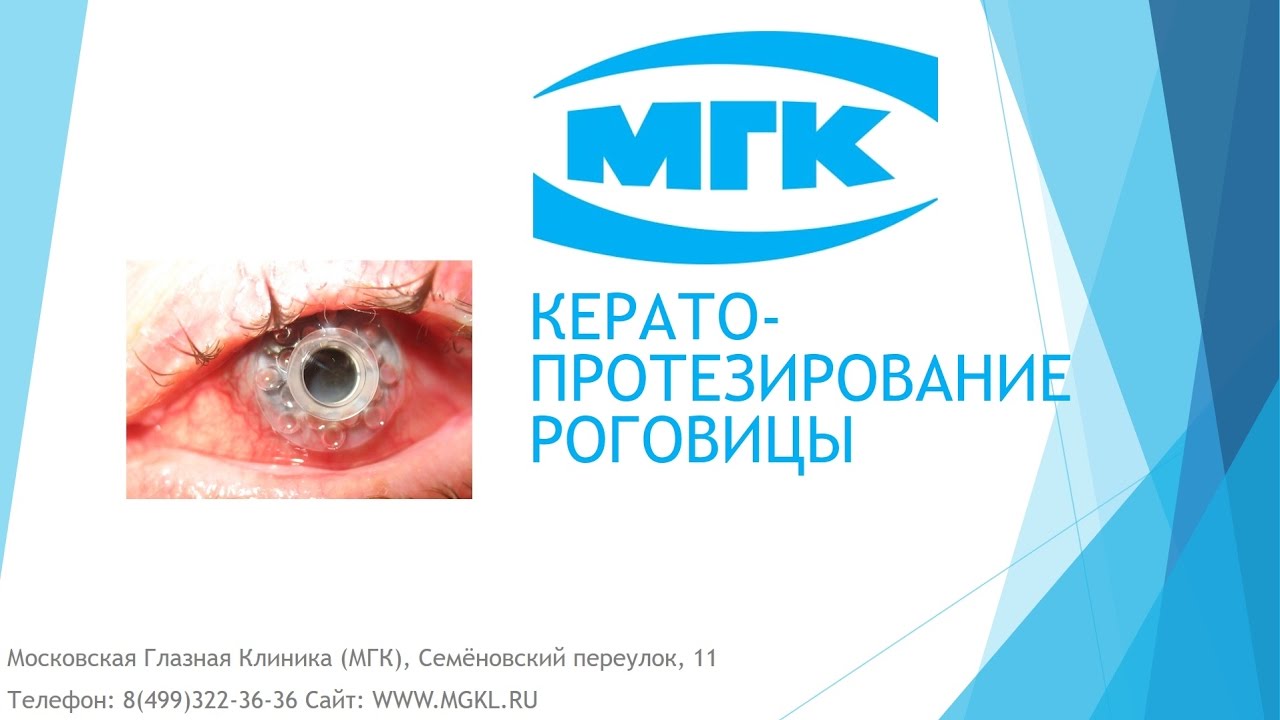
В составе кератопротеза имеется три части, изготовленные и специального прозрачного пластика, который обладает хорошей биосовместимостью и отличными оптическими свойствами. После того, как протез полностью собран, он напоминает по внешнему виду запонку.
Показания
Показаниями для установки Бостонского кератопротеза являются:
- Предшествующие неудачные попытки трансплантации донорской роговицы, а также плохие прогнозы в отношении использования донорского материала в будущем.
- Снижение остроты зрения (хуже видящего глаза) менее 0,01, а также высокий риск значительного снижения остроты зрения на другом глазу;
- Отсутствие отслойки сетчатки или терминальной стадии глаукомы.
Перед началом операции следует внимательно изучить историю болезни. Это поможет более тщательно оценить состояние роговицы и определить необходимость проведения подобного хирургического вмешательства.
В ходе операции врач имплантирует кератопротез в донорский трансплантат. Последний затем подшивают к роговице пациента, как и в случае трансплантации донорского материала.
Если хрусталик у пациента сохранен, то во время операции его удаляют. Завершается операция установкой на роговицу мягкой контактной линзы. Носить ее необходимо постоянно (каждый день на протяжении 24 часов в сутки).
Использование этой линзы не вызывает какого-либо дискомфорта у пациента.
Операция по имплантации Бостонского протеза занимает около полутора часов. Она проще тех вмешательств, при которых используют другие модели кератопротезов. Проводят протезирование с использование местной или внутривенной анестезии.
В послеоперационном периоде нужно использовать противовоспалительные капли, а также регулярно посещать офтальмолога.
Зрение улучшается уже через несколько дней (иногда недель) после имплантации кератопротеза. Несмотря на то, что протез изготовлен из прозрачного пластика, в дальнейшем рекомендуется использовать цветные контактные линзы. Это помогает восстановить природный цвет радужки, который будет совпадать со вторым глазом.
Так как после оперативного лечения могут возникнуть осложнения, пациентов с установленным кератопротезом нужно регулярно осматривать. В течение первых двух недель делают это почти ежедневно. Затем на протяжении года следует посещать офтальмолога каждые два месяца. Через год после кератопротезирования кратность приемов снижается до 3-4 раз в год.
На основании длительного наблюдения за пациентами после имплантации Бостонского кератопротеза, ученые считают это устройство стабильным и надежным.
Искусственная роговица
В случае выражено повреждения роговицы проводят пересадку донорского материала. Трансплантация роговицы в наше время является одним из наиболее эффективных способов лечения помутнения роговицы. Однако не всегда пересадка заканчивается успешно. Более эффективной методикой является пересадка искусственной роговицы. Бостонский протез был разработан в Америке доктором К. Долманом.
Обычно этот протез используют после безуспешной трансплантации донорского материала. Также он подходит для лечения пациентов со сложными заболеваниями глаз, когда другие методики не эффективны.
За последние 15 лет было имплантировано более семи тысяч искусственных протезов роговицы не только на территории США, но и во всем мире. Для изготовления протеза используют только прозрачный биосовместимый пластик.
Послеоперационный период
Чтобы снизить риски в послеоперационном периоде пациент носит специальные мягкие контактные линзы. Также следует регулярно инстиллировать капли для глаз с антибактериальным и противовоспалительным эффектом. При развитии глаукомы может быть назначено лекарство для снижения уровня внутриглазного давления.
В заключении следует напомнить, что Бостонский кератопротез является безопасным и прочным устройством, которое помогает восстановить зрение пациенту с повреждением роговицы. Важным условием успешности операции является сохранение других структур глазного яблока. Еще одним преимуществом этой операции считается ее обратимость.
Источник: https://ophthalmocenter.ru/mikrokhirurgiya-glaza-operacii/keratoprotezirovanie.html
Кератопротезирование
Кератопротезирование – метод лечения в офтальмологии, направленный на коррекцию зрительной дисфункции путем имплантации протеза роговой оболочки.
Оперативное вмешательство применяется при тотальном сосудистом бельме, обширных язвенных дефектах на поверхности роговицы и неэффективности ранее проведенной консервативной терапии или кератопластики.
После формирования операционного доступа проводится имплантация опорной пластинки с временным вкладышем для защиты внутренней резьбы протеза. При выборе двухмоментной хирургической тактики имплантация производится спустя 3 месяца, при одномоментной – следом за первым этапом.
Кератопротезирование – метод лечения в офтальмологии, направленный на коррекцию зрительной дисфункции путем имплантации протеза роговой оболочки.
Оперативное вмешательство применяется при тотальном сосудистом бельме, обширных язвенных дефектах на поверхности роговицы и неэффективности ранее проведенной консервативной терапии или кератопластики.
После формирования операционного доступа проводится имплантация опорной пластинки с временным вкладышем для защиты внутренней резьбы протеза. При выборе двухмоментной хирургической тактики имплантация производится спустя 3 месяца, при одномоментной – следом за первым этапом.
Выполнение оперативного вмешательства возможно только в случае сохранения нормального анатомо-физиологического взаиморасположения структур глазного яблока, отсутствия патологий со стороны зрительного нерва и сетчатки. Кератопротезирование показано при:
- Тотальном сосудистом бельме IV–V степени посттравматической, химической или термической этиологии. Хирургическая тактика применяется у пациентов с приобретенной формой заболевания, однако при врожденной лейкоме кератопротезирование – метод выбора. Соответствие параметров протеза нормальным параметрам роговой оболочки обеспечивает замещение ее функций.
- Обширных язвенных дефектах на поверхности роговицы, вызванных кератитом туберкулезного или сифилитического происхождения. К оперативному вмешательству прибегают в случае множественных рубцов роговицы, приобретения ею фарфорово-белого оттенка, сопровождающегося снижением остроты зрения и «туманом» перед глазами. Цель операции – замещение патологически измененной роговицы имплантом, обеспечивающим восстановление функции светопроведения и светопреломления.
- Отсутствии эффекта от консервативной терапии или кератопластики. Кератопротезирование показано всем пациентам при наличии противопоказаний к медикаментозному лечению или резистентных формах переднего увеита.
Противопоказания
Зачастую кератопротезирование – это резервный метод лечения, к использованию которого прибегают при неэффективности других методик. Однако хирургическая тактика запрещена, когда риск развития осложнений превосходит ожидаемый эффект от операции. К противопоказаниям относятся:
- Атрофия и субатрофия глазного яблока. В случае признаков атрофии, дефицита мягких тканей глазницы имплантация может привести к нестабильности оптического цилиндра и быть причиной дискомфорта и болезненных ощущений в дальнейшем.
- Полная слепота. Осуществление кератопротезирования при амаврозе, вызванном поражением сетчатки или зрительного нерва, невозможно, однако у пациентов со скотомой или гемианопсией хирургическое лечение патологии роговицы позволяет устранить зрительную дисфункцию.
- Злокачественные новообразования внутриорбитальной локализации. Инвазивные вмешательства при меланоме глаза или ретинобластоме ассоциированы с высоким риском прогрессирования основного заболевания, возникновением отдаленных метастазов.
- Инфекционные заболевания переднего отдела глаз (бактериальный кератит, конъюнктивит) в стадии декомпенсации – противопоказание к кератопротезированию в виду возможности возникновения пан- и эндофтальмита.
Подготовка к кератопротезированию
Подготовка включает в себя комплекс общих и специальных исследований с целью определения целесообразности операции, планирования объема и прогноза результатов хирургического вмешательства. В офтальмологическое обследование входит:
- Тонометрия. В раннем предоперационном периоде рекомендовано ежедневное измерение внутриглазного давления для диагностики глазной гипертензии. При повышенном офтальмотонусе показаны инстилляции гипотензивных средств.
- Пахиметрия. Измерение толщины роговицы при помощи ультразвуковых или оптических методик необходимо для планирования хирургической тактики. На результатах данного исследования основывается дальнейшее изготовление или подбор индивидуального кератопротеза и выбор оптимального метода его укрепления.
- Биомикроскопия глаза. Методика применяется для изучения поверхностного слоя роговицы, исключения воспалительных и инфекционных заболеваний переднего отдела глаза.
- Офтальмоскопия используется для оценки состояния внутренней оболочки глазного яблока и диска зрительного нерва.
- Визиометрия и периметрия – обязательные методы исследования в офтальмологии, позволяющие измерить остроту зрения и характеристики зрительных полей.
- Оптическая когерентная томография. Метод визуализации показан на завершающем этапе предоперационного обследования для оценки топографии внутриглазных структур, выявления патологических новообразований или включений.
Дополнительно проводят весь госпитальный комплекс анализов. Основываясь на результатах офтальмологического обследования, на этапе предоперационной подготовки изготавливают индивидуальный протез для кератопротезирования. На данном этапе рекомендован прием антибактериальных средств и глюкокортикостероидов с профилактической целью. Перед планированием анестезии показан прик-тест с анестетиком.
Методика проведения
Кератопротезирование выполняют под эпибульбарной или проводниковой анестезией. Пациент должен находиться в горизонтальном положении на операционном столе.
Непосредственно перед операцией показаны инстилляции антисептических средств на поверхность орбитальной конъюнктивы.
По индивидуальным показаниям кератопротезирование может сочетаться с экстракцией катаракты, витрэктомией или антиглаукоматозными манипуляциями. Хирургическое вмешательство состоит из следующих этапов:
- Формирование операционного доступа. Через небольшой разрез на орбитальной поверхности конъюнктивы проводят непроникающий разрез роговой оболочки у места ее сочленения со склерой. Далее ее расслаивают на всем протяжении при помощи специальных распаторов.
- Имплантация опорной пластинки. Методом диафаноскопии глаза определяют место расположения импланта, содержащего временный вкладыш для защиты внутренней резьбы. Опорную пластинку подшивают узловыми швами, используя при этом нейлоновый шовный материал.
- Установка кератопротеза. Спустя 3 месяца после имплантации удаляют поверхностный слой бельма и выкручивают временный вкладыш. Далее приступают к иссечению внутренней составляющей патологического образования. После фиксации глазного яблока в месте сочленения роговицы и склеры вкручивают оптическую часть цилиндра кератопротеза. На зону послеоперационной раны накладывают асептическую повязку. Одномоментная хирургическая тактика предполагает установку протеза непосредственно после имплантации опорной пластинки.
После кератопротезирования
В раннем послеоперационном периоде рекомендован короткий курс антибактериальной терапии. С целью профилактики реакции отторжения протеза назначают глюкокортикостероиды. Ежедневно в течение недели необходимо сменять асептическую повязку.
Для контроля эффективности кератопротезирования проводят биомикроскопию глаза, в позднем послеоперационном периоде – оптическую когерентную томографию. После первого этапа операции и на протяжении 7-10 дней после протезирования следует ограничить режим двигательной активности.
В рационе питания должна преобладать витаминизированная пища с пониженным содержанием соли. Швы снимают на 5-7 день после операции. Как правило, в дальнейшем реконструктивные вмешательства не требуются.
Осложнения
В раннем послеоперационном периоде возможно повышение внутриглазного давления (19,7%), что указывает на транзиторную офтальмогипертензию, которая возникает в ответ на имплантацию кератопротеза.
Пациенты предъявляют жалобы на ощущение инородного тела, болезненность или незначительный дискомфорт, которые в норме самостоятельно проходят в течение 5-7 дней.
К специфическим осложнениям кератопротезирования относятся:
- Ретропротезная мембрана (13,2%) представляет собой разрастание соединительной ткани по периферии бельма или протеза. Симптомом данной патологии является снижение остроты зрения и болевой синдром в послеоперационном периоде.
- Отторжение кератопротеза (10,8%) в большинстве случаев вызывается асептическим некрозом, когда его площадь распространяется на 2/3 протеза. При развитии протрузии оперативным путем удаляют протез.
- Зарастание оптического цилиндра (7,4%) возникает из-за прогрессирующего увеличения размера лейкомы. Для устранения проблемы оптический цилиндр необходимо заменить на другой большего диаметра или дополнительно имплантировать тефлоновые кольца.
- Эндофтальмит (5,7%) развивается в случае проникновения инфекционных агентов из полости конъюнктивы через щель между протезом и оставшейся тканью бельма.
Стоимость кератопротезирования в Москве
Цена операции определяется целым рядом факторов. Стоимость может колебаться в зависимости от выбранной методики (одно- или двухэтапная) и сложности изготовления индивидуального протеза.
На цену кератопротезирования в Москве также влияет необходимость инстилляций гипотензивных препаратов в предоперационном периоде. При сочетании метода с антиглаукоматозными процедурами, витрэтомией или экстракцией катаракты стоимость вмешательства увеличивается.
Государственные офтальмологические и многопрофильные клиники обычно предлагают более доступные цены по сравнению с частными медицинскими центрами.
В Москве кератопротезирование стоит 16060р. (в среднем). Процедуру можно пройти по 2 адресам.
Источник: http://www.krasotaimedicina.ru/treatment/corneal/keratoprosthetics
Кератопластика | Лечение глаз | Офтальмология в Израиле
Понятие кератопластики включает в себя группу операций, выполняемых с целью восстановления формы и функции роговицы с использованием донорской роговичной ткани.
Повреждения этой части наружной оболочки глазного яблока могут развиваться в результате травматической деформации, после воспалительных процессов, а также появляться еще внутриутробно.
При таких патологических процессах может происходить помутнение роговицы, изменение ее формы, что приводит к стойкому снижению зрения. К сожалению, консервативные методы лечения часто оказываются недейственными.
В этом случае на помощь приходит кератопластика. Кератопластика в Израиле является одной из самых распространенных операций по пересадке органов и тканей и ежегодно проводится тысячам пациентов. Оперативное вмешательство заключается в трансплантации донорского материала на место повреждения.
Роговица не содержит кровеносных сосудов и изолирована от общего кровотока благодаря гематоофтальмическому барьеру. Это обусловливает высокую степень приживаемости трансплантантов в этой области.
В настоящее время используется консервированная донорская роговичная ткань, прошедшая специальную обработку, прежде чем быть пересаженной.
Консервированый донорский материал имеет преимущество перед свежим, так как не только позволяет провести операцию в плановом порядке, но и редко вызывает реакцию отторжения. Это связано с тем, что заранее подготовленные трансплантанты имеют меньшую иммунологическую активность.
Кератопластика – Показания
При каких же состояниях необходимо проведение кератопластики?
- Помутнение роговицы, ведущее к образованию так называемого бельма;
- Состояние после химических, термических ожогов роговицы;
- Рубцы роговицы (в том числе послеоперационные);
- Изменения роговицы после увеитов, кератитов;
- Язвы роговицы;
- Буллезная кератопатия;
- Врожденная патология роговицы: кератоконус (коническая форма роговицы), кератоглобус (шаровидная форма роговицы);
- Дистрофия роговицы.
- Воспалительные заболевания оболочек глазного яблока
- Дестабилизированное внутриглазное давление
- Непроходимость слезных протоков
- Если в организме имеются очаги воспаления (стоматологические заболевания, воспаление ЛОР-органов), они должны быть санированы;
- Сердечно-сосудистая и легочная недостаточность в стадии декомпенсации;
- Патология свертывающей системы крови.
Кератопластика – Виды
Выделяют несколько разновидностей операции в зависимости от объема замены роговицы:
- Сквозная кератопластика – заключается в полной замене всех слоев роговицы.
- Передняя послойная кератопластика – пересаживаются только верхние слои роговицы.
- Задняя послойная кератопластика – производится замена задних слоев роговицы.
В зависимости от размера участка роговицы, подлежащего замене, выделяют виды кератопластики:
- Локальная – проводится на ограниченном участке роговицы.
- Субтотальная – имеет более обширные пределы, чем локальная кератопластика.
- Тотальная – проводится замена всей роговицы.
В некоторых случаях проводится кератоаутотранслокация. Это оперативное вмешательство заключается в выкраивании лоскута из роговицы самого пациента и пересадке его в пораженный участок.
Кератопластика – Проведение операции
Оперативное вмешательство может проводиться под местной и общей анестезией в зависимости от общего состояния пациента. Кератопластика является микрохирургическим вмешательством и проводится с использованием микроскопа.
С помощью специального кератотома отсекается лоскут ткани роговицы, подлежаший удалению. На место дефекта помещается специально подготовленный донорский трансплантант соответствующей формы и размера.
Фиксация трансплантанта осуществляется с помощью периферических швов.
Сопоставление краев роговицы донора и реципиента контролируется при помощи кератоскопа, позволяющего увидеть мельчайшие неровности и создать идеально гладкую поверхность.
В завершении операции вводятся антибактериальные и противовоспалительные препараты и накладывается повязка или защитная контактные линзы, которые необходимы пациенту в течение 2-3 недель. Под наблюдением в стационаре пациент находится лишь несколько дней, а затем выписывается домой.
Однако посещение офтальмолога и прием назначенных препаратов в послеоперационном периоде должны быть регулярными. Снятие швов осуществляется через 8-10 месяцев.
Также рекомендуется воздержаться от тяжелых физических нагрузок на срок около года, что соответствует времени приживления донорской роговицы. Нарушение режима грозит расхождением швов. Полный эффект в виде улучшения зрения наблюдается через несколько месяцев после кератопластики.
Кератопластика – Осложнения
Как и любая операция, кератопластика сопряжена с определенным риском развития осложнений. Это могут быть:
- Присоединение инфекции;
- Развитие катаракты;
- Отслойка сетчатки;
- Гипертонус и гипотонус глазного яблока;
- Кровотечение;
- Расхождение швов в послеоперационном периоде;
- Отторжение трансплантанта – развивается в 10-15% случаев в результате иммунного конфликта между пересаженной тканью и организмом реципиента, часто успешно купируется с помощью медикаментозного лечения. Вероятность развития этого осложнения со временем снижается.
В Израиле при кератопластике применяется оборудование, соответствующее мировым стандартам, что в совокупности с опытом хирургов значительно снижает процент послеоперационных осложнений. Более чем в 90% случаев израильские врачи с помощью кератопластики возвращают своим пациентам ясное зрение.
Внимание все поля формы обязательны. Иначе мы не получим вашу информацию. Альтернативно пользуйтесь info@hospital-israel.ru
Источник: https://hospital-israel.ru/oftalmologiya/procedury/keratoplastika/