- Преэклампсия
- Причины преэклампсии
- Симптомы преэклампсии
- Диагностика
- Лечение преэклампсии
- Прогноз и профилактика
- Преэклампсия беременных: что это такое?
- Причины
- Симптомы
- Степени тяжести
- Осложнения
- Диагностика
- Лечение
- Преэклампсия беременных
- Причины возникновения преэклампсии беременных
- Основные признаки
- У кого возможно развитие преэклампсии?
- Создает ли преэклампсия беременных опасность для малыша в утробе?
- Профилактика возникновения
- Преэклампсия беременных – что это такое? Преэклампсия беременных: симптомы, причины и лечение
- Преэклампсия беременных
- Причины
- Возникновение и течение
- Симптомы
- Степени
- Диагностика
- Лечение преэклампсии
- Последствия для матери
- Последствия для плода
- Преэклампсия тяжелой степени у беременных
- Причины тяжелой преэклампсии
- Что такое преэклампсия тяжелая?
- Преэклампсия тяжелой степени во время родов
- Тяжелая преэклампсия последствия
- Признаки тяжелой преэклампсии и критерии
- Преэклампсия тяжелая — лечение и терапия
- Как лечить преэклампсию беременным?
- Препараты
- Преэклампсия тяжелой степени неотложная помощь
Преэклампсия
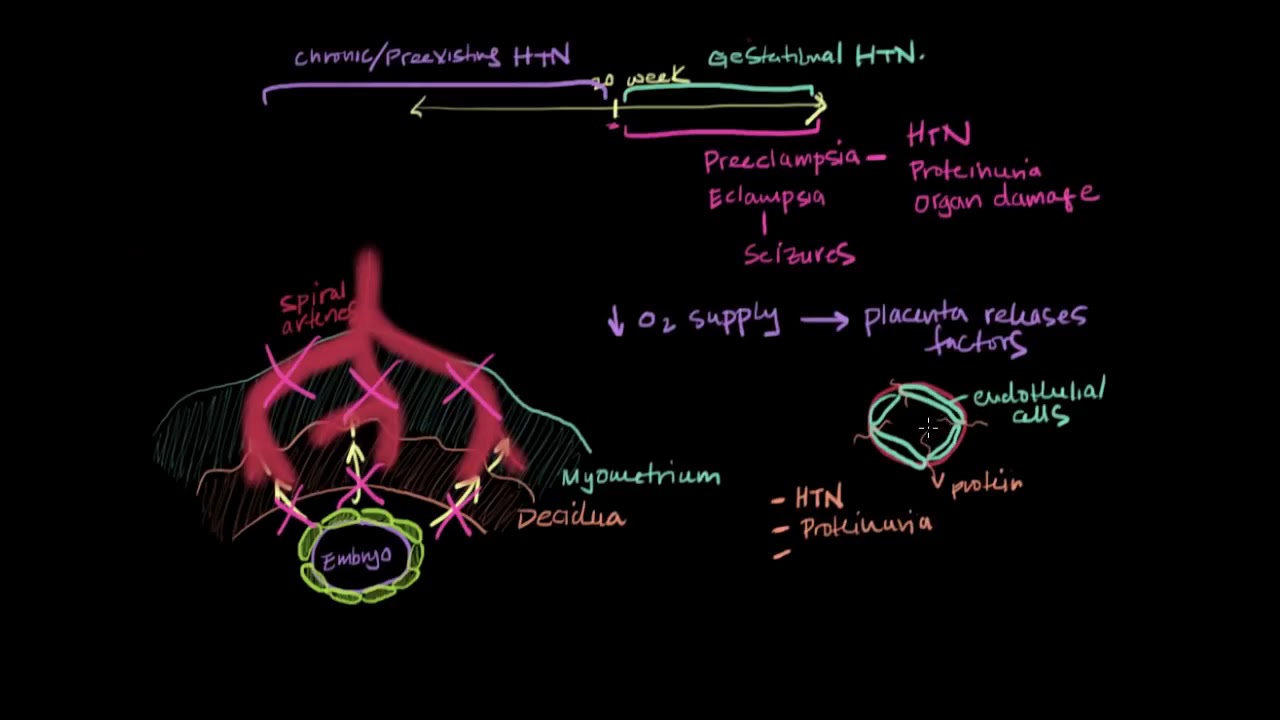
Преэклампсия — тяжелый вариант гестоза, который возникает после 20-й недели гестационного срока, характеризуется полиорганными нарушениями с преимущественным поражением ЦНС, предшествует эклампсии.
Проявляется головными болями, тошнотой, рвотой, нарушениями зрения, гиперрефлексией, заторможенностью, сонливостью или бессонницей. Диагностируется на основании данных суточного мониторинга АД, общего анализа мочи, коагулограммы, транскраниальной допплерографии.
Для лечения используют инфузионную терапию, противосудорожные, антигипертензивные, антикоагулянтные, мембраностабилизирующие средства. При неэффективности назначений показано экстренное кесарево сечение.
Зачастую преэклампсия развивается после 28-й недели гестации на фоне более легких форм гестоза. Преэкламптическое состояние наблюдается у 5% беременных, рожениц и родильниц.
У 38-75% пациенток оно возникает в дородовом периоде, у 13-36% — в родах, у 11-44% — после родов.
В 62% случаев преэклампсия предшествует эклампсии, хотя, по мнению ряда авторов, у остальных больных расстройство остается нераспознанным в связи с быстрым развитием судорожного синдрома.
Чаще заболевание возникает у предрасположенных женщин при первой подростковой, поздней, многоплодной беременности, повторной гестации с преэклампсией в анамнезе, наличии ожирения, экстрагенитальной патологии (хронической артериальной гипертензии, заболеваний печени, почек, коллагенозов, сахарного диабета, антифосфолипидного синдрома).
Причины преэклампсии
Этиология расстройства, как и других форм гестозов, на сегодняшний день окончательно не установлена.
Вероятным фактором, способствующим развитию преэклампсии, считается патологическая реакция организма предрасположенной женщины на физиологическую перестройку при беременности.
Специалистами в сфере акушерства и гинекологии предложено более 30 аргументированных этиопатогенетических теорий возникновения заболевания, основными из которых являются:
- Наследственная. Роль генетических факторов в развитии преэклампсии подтверждается ее более частым диагностированием у пациенток, чьи матери страдали гестозами. У заболевших определяются дефекты в генах7q36-eNOS, 7q23-ACE, АТ2Р1, C677T. Путь наследования предположительно аутосомно-рецессивный.
- Иммунная. Проникновение в материнский кровоток чужеродных антигенов плода сопровождается ответной выработкой антител. Осаждение образовавшихся иммунных комплексов в различных тканях запускает сложные защитные механизмы, которые проявляются активацией клеток эндотелия и острым эндотелиозом.
- Плацентарная. Некоторые авторы связывают преэклампсию с нарушением инвазии цитотрофобласта. В результате не происходит трансформация гладкомышечного слоя маточных артерий, что в последующем приводит к их спазму, ухудшению межворсинчатого кровотока, гипоксии и, как следствие, повреждению эндотелия.
- Кортико-висцеральная. Сторонники теории рассматривают преэклампсию как невротическое расстройство гемодинамики, вызванное нарушением взаимоотношений между корой и подкорковыми отделами. Такой подход объясняет провоцирующую роль тяжелых стрессов и подтверждается функциональными изменениями на ЭЭГ.
Поскольку отдельные теории в полной мере не могут объяснить все клинические проявления заболевания, оправдано рассмотрение гестоза как полиэтиологического состояния с общими механизмами патогенеза.
Непосредственными причинами развития преэклампсии являются неправильно подобранная терапия водянки беременных и нефропатии, несоблюдение пациенткой врачебных рекомендаций, высокая терапевтическая резистентность более легких вариантов гестозов.
Ключевым звеном в механизме развития преэклампсии является генерализация острого эндотелиоза и вазоконстрикции, изначально локализованных в плаценте, с вовлечением в патологический процесс тканей головного мозга.
Сосудистая дисфункция приводит к повреждению клеточных мембран, нарушению метаболизма нейронов с возникновением гиперчувствительности и повышенной возбудимости нервных клеток.
Поражение надсегментарных подкорковых структур сопровождается полисистемными вегетативными расстройствами, выявляемыми более чем у 90% больных с тяжелыми формами гестозов.
Параллельно у беременных и рожениц с преэклампсией развивается пирамидная недостаточность, которая свидетельствует о расстройстве на уровне корковых отделов и проявляется сухожильно-периостальной гиперрефлексией, анизорефлексией, возникновением патологических рефлексов, повышением судорожной готовности. Последними поражаются стволовые отделы мозга. Деструктивные процессы, вызванные расстройствами микроциркуляции, также происходят в других органах — печени, почках, легочной ткани. Ситуация усугубляется характерными для гестозов коагулопатическими нарушениями.
Симптомы преэклампсии
Обычно расстройство возникает на фоне предшествующей нефропатии.
К существующим отекам, артериальной гипертензии, умеренно выраженной астеновегетативной симптоматике (головокружению, слабости, недостаточному сну, метеотропности, эмоциональной лабильности) присоединяются признаки поражения ЦНС и повышения внутричерепного давления.
Пациентка жалуется на интенсивную головную боль, тяжесть в затылке, усталость, выглядит заторможенной, вялой, безучастной, иногда отвечает невпопад. Отмечается повышенная сонливость или бессонница, дрожание вытянутых пальцев рук, потливость ладоней и стоп.
У 25% женщин с клиникой преэклампсии выявляются зрительные расстройства — ощущение затуманенности зрения, мелькание искр или мушек, боязнь света, двоение в глазах, выпадение отдельных полей зрения. Возможно появление тошноты, рвоты, болей в эпигастрии и правой подреберной области.
В тяжелых случаях возникают мышечные подергивания, бред, галлюцинации, петехиальная сыпь, свидетельствующая о нарушении свертываемости крови.
Преэкламптическое состояние является сравнительно коротким, длится не более 3-4 суток, после чего купируется правильной терапией либо переходит в эклампсию.
Наиболее грозным осложнением преэклампсии считается эклампсия — самый тяжелый тип гестоза с высокими показателями материнской и перинатальной смертности.
У 1-3% пациенток наблюдается потеря зрения (амавроз), вызванная отеком, сосудистыми изменениями, отслойкой сетчатки или ишемией затылочной доли коры вследствие нарушений кровообращения в бассейне задней мозговой артерии.
Возможно развитие гипертонического криза, отека головного мозга, инсульта, HELLP-синдрома, отслойка нормально расположенной плаценты, возникновение послеродового коагулопатического кровотечения и ДВС-синдрома. Обычно усугубляется фетоплацентарная недостаточность, нарастают признаки внутриутробной гипоксии плода.
У женщин, перенесших преэклампсию, в будущем в 4 раза чаще развиваются сердечно-сосудистые заболевания (гипертоническая болезнь, стенокардия, инфаркты, инсульты, застойная сердечная недостаточность), удваивается риск формирования сахарного диабета 2-го типа. У трети больных гестозы диагностируются в последующих беременностях.
Диагностика
Своевременная постановка диагноза преэклампсии обычно не представляет особых сложностей, если беременная длительное время находилась под наблюдением акушера-гинеколога по поводу предшествующей нефропатии. При первичном обращении пациентки с характерными жалобами рекомендован план обследования с выявлением специфических маркеров гестозов:
- Контроль артериального давления. Показано суточное мониторирование с автоматическим измерением АД при помощи специального прибора. У больных с преэклампсией АД обычно превышает 180/110 мм рт. ст. с пульсовой амплитудой более 40 мм рт. ст. Индекс артериальной гипертензии составляет 50% и выше.
- Оценка системы гемостаза. Для гестозов характерна коагулопатия потребления и активация фибринолитической системы. Рекомендуется исследовать содержание фибриногена, продуктов его деградации (РФМК), антитромбина III, эндогенного гепарина, оценивать АЧТВ, протромбин (MHO), тромбиновое время.
- Общий анализ мочи. Важным признаком преэклампсии считается протеинурия. белка в моче превышает 5 г/л, могут обнаруживаться зернистые цилиндры, лейкоцитурия. Часовой диурез часто снижается до 40 мл и менее. Для оценки тяжести поражения почек определяется суточное количество протеина в моче.
- ТКДГ сосудов головного мозга. Применяется для объективной оценки церебрального кровотока. В ходе транскраниальной допплерографии подтверждается наличие признаков повышения мозгового перфузионного давления и уменьшения сосудистой резистентности, характерных для преэклампсии.
С учетом возможных акушерских осложнений пациентке показаны УЗИ матки и плаценты, допплерография маточно-плацентарного кровотока, КТГ, фетометрия, фонокардиография плода.
Дифференциальная диагностика проводится с заболеваниями головного мозга (тромбозом синусов твердой оболочки, менингитом, опухолями, инсультом), бессудорожными формами эпилепсии, отслойкой сетчатки.
Беременную консультируют анестезиолог-реаниматолог, терапевт, невропатолог, окулист, кардиолог, нефролог, нейрохирург.
Лечение преэклампсии
Пациентку срочно госпитализируют в отделение интенсивной терапии ближайшего лечебного учреждения с родильным залом.
Основной терапевтической задачей становится снижение рефлекторной и центральной гиперреактивности, предотвращение судорожного синдрома, стабилизация жизненных функций, коррекция полиорганных расстройств.
Беременной с преэклампсией показан строгий лечебно-охранительный режим. Схема лечения включает назначение следующих групп препаратов:
- Противосудорожные средства. «Золотым стандартом» считается введение через инфузомат сернокислой магнезии. Препарат обладает седативным, противосудорожным, спазмолитическим, гипотензивным действием, эффективно снижает внутричерепное давление. Одновременно с улучшением церебральной гемодинамики расслабляет миометрий и повышает интенсивность кровотока в матке. При необходимости дополнительно применяют транквилизаторы.
- Гипотензивные средства. Предпочтительны производные имидазолина, которые оказывают центральный α2-адреномиметический эффект, стимулируют I1-имадазолиновые рецепторы в ядре солитарного тракта и за счет этого усиливают парасимпатическое влияние на миокард. Возможно парентеральное введение периферических вазодилататоров, гибридных β- и α1-адреноблокаторов с быстрым антигипертензивным действием.
- Инфузионные составы. Для нормализации онкотического и осмотического давления внутривенно капельно вводят коллоидные, белковые, сбалансированные кристаллоидные растворы. Инфузионная терапия позволяет улучшить реологические свойства крови, центральную и периферическую гемодинамику, тканевую перфузию, уменьшить выраженность полиорганных расстройств, восстановить водно-электролитный баланс.
По показаниям применяют седативные средства, антикоагулянты прямого действия, антиоксиданты, мембраностабилизаторы, препараты для улучшения кровотока в тканях, профилактики респираторного дистресс-синдрома плода.
При неэффективности интенсивной терапии в течение суток с момента госпитализации рекомендовано экстренное родоразрешение методом кесарева сечения. Пациенткам со стремительно нарастающей симптоматикой преэклампсии операция проводится в течение 2-4 часов.
Естественные роды с качественным обезболиванием (длительной эпидуральной анестезией), перинеотомией или эпизиотомией возможны только при существенном улучшении самочувствия пациентки, стойкой стабилизации АД, лабораторных показателей.
Прогноз и профилактика
Исход гестации у беременных с симптоматикой преэклампсии зависит от доступности медицинской помощи и правильности выбора тактики ведения. В любом случае прогноз для матери и плода считается серьезным. Уровень материнской летальности в последние годы удалось снизить до 0,07 на 1000 родов, перинатальная смертность составляет от 21 до 146 на 1000 наблюдений.
Профилактика преэклампсии предполагает регулярные осмотры в женской консультации, мониторинг давления и лабораторных показателей у пациенток с водянкой беременных, нефропатиями, тщательное выполнение всех врачебных назначений, нормализацию режима сна и отдыха, психоэмоциональный покой, контроль прибавки веса, обогащенный белком рацион с низким содержанием соли.
Источник: http://www.krasotaimedicina.ru/diseases/zabolevanija_gynaecology/preeclampsia
Преэклампсия беременных: что это такое?
Преэклампсия – это тяжелый токсикоз беременности, который появляется на втором или третьем триместре вынашивания плода и сопровождается отеками, протеинурией, артериальной гипертензией, нарушениями в функционировании нервной системы и других органов.
Эта патология чаще наблюдается у женщин, которые впервые забеременели и уже имеют в анамнезе патологии сердца или сосудов.
По данным статистики она наблюдается у 5% всех беременных и у одной из 200 женщин осложняется такой еще более тяжелой формой гестоза, как эклампсия.
Преэклампсия может угрожать жизни будущей матери и ребенка и в нашей статье мы ознакомим вас с ее возможными причинами, характерными симптомами и принципами лечения. Эта информация поможет вам вовремя заподозрить начало такой формы позднего токсикоза беременности и обратиться за своевременной врачебной помощью.
Причины
Первыми симптомами позднего гестоза могут быть головная боль и повышение артериального давления.
Точная причина развития преэклампсии еще не выяснена учеными. Некоторые специалисты предполагают, что толчком ее развития является ожирение, нерациональное питание, переизбыток жира в организме или недостаточность кровотока в матке.
https://www.youtube.com/watch?v=IBez4C8GhEU
Факторами риска развития преэклампсии считают такие состояния:
- артериальная гипертензия до зачатия;
- первая беременность;
- беременность у подростков или у женщин старше 35-40 лет;
- ожирение;
- многоплодие;
- многоводие;
- водянка плода;
- пузырный занос;
- системная красная волчанка;
- сахарный диабет;
- ревматоидный артрит;
- гломерулонефрит;
- цистиноз;
- состояние преэклампсии при прошлых беременностях;
- эпизоды преэклампсии у матери или сестры беременной.
Многие врачи рассматривают появление преэклампсии как генетически обусловленную патологию, которая развивается вследствие нарушения адаптации организма женщины к изменениям, сопровождающим нормальную беременность.
Этот гестоз сопровождается нарушением выработки гормонов (простациклин, ангиотензин, тромбоксан), которые стимулируют тонус сосудов. При аномальной чувствительности к ним наблюдается спазм сосудистой стенки. Также у женщин с преэклампсией нарушается состав крови.
Она становится более вязкой и быстрее сворачивается.
Многоочаговый, или диффузный спазм сосудов при преэклампсии может приводить к существенной ишемии органов (головного мозга, печени или почек) и вызывать их необратимые изменения, приводящие к стойкой инвалидизации или смерти женщины.
Симптомы
Быстрая прибавка в весе, особенно в сочетании с отеками и артериальной гипертензией, может быть признаком преэклампсии.
Основным симптомом преэклампсии считают повышение показателей давления выше 140/90 мм рт. ст., которое сопровождается головными болями, головокружением или ощущениями приливов крови к лицу.
Этот симптом сочетается с такими признаками, как повышенный уровень белка в моче и появление отеков вначале на ногах, а затем на передней брюшной стенке, руках и лице.
Если у беременной артериальное давление существенно превышает обычные показатели, но не превышает отметки 140/90, то такой симптом также указывает на наличие этой формы гестоза.
Другими признаками преэклампсии являются:
- быстрая прибавка веса;
- «мушки» перед глазами;
- головокружение;
- головные боли, не устраняющиеся обычными обезболивающими;
- повторяющиеся эпизоды тошноты и рвоты;
- уменьшение объема мочи;
- боль в верхней области живота;
- снижение остроты зрения;
- нарушения со стороны нервной системы: апатия или раздражительность, вялость, ухудшение памяти, сонливость или бессонница;
- потемневший цвет мочи;
- желтушность кожных покровов.
При поздно начатом лечении преэклампсии наблюдаются изменения в лабораторных показателях крови:
- гемолиз;
- снижение уровня тромбоцитов;
- повышение уровня ферментов печени.
Вышеописанные изменения называются HELLP-синдромом и их появление становится показанием к прерыванию беременности при помощи кесарева сечения.
Основная опасность преэклампсии для плода заключается в нарушении его нормального кровоснабжения через сосуды плаценты. Это может приводить к задержке его развития. А преждевременная отслойки плаценты может стать причиной преждевременных родов, которые нередко осложняются родовыми травмами, нарушениями зрения и слуха, эпилепсией, церебральным параличом или гибелью плода.
Степени тяжести
Вероятность риска для здоровья и жизни будущей матери и плода зависит от характеристик основных признаков преэклампсии.
Легкая степень:
- артериальное давление – 140-150/90-100 мм рт. ст.;
- белок в моче – до 1 г/л;
- отеки ног.
Умеренная степень:
- артериальное давление – 150-170/110 мм рт. ст.;
- белок в моче – 5 г/л;
- креатинин в крови – 100-300 мкмоль/л;
- отеки на передней брюшной стенке и руках.
Тяжелая степень:
- артериальное давление – 170/110 мм рт. ст.;
- белок в моче – более 5 г/л;
- креатинин в крови – более 300 мкмоль/л;
- отеки слизистой носа и лица;
- изменения со стороны зрения и боли в животе.
Осложнения
Преэклампсия при несвоевременно начатом лечении и тяжелых сопутствующих патологиях может осложняться рядом тяжелых состояний и заболеваний:
- эклампсия;
- гипертонический криз;
- преждевременная отслойка плаценты;
- острая почечная недостаточность;
- острая печеночная недостаточность;
- отек головного мозга;
- отек легких;
- некроз печени;
- задержка развития плода;
- летальный исход у женщины или плода.
Диагностика
Регулярное обследование беременной, включая анализ мочи, помогает выявить проблему на ранней стадии.
Для своевременного выявления преэклампсии беременная должна регулярно проходить обследования у врача-акушера, которые включают в себя:
- сбор анамнеза жизни и акушерско-гинекологического анамнеза;
- сбор и анализ жалоб;
- регулярный контроль артериального давления;
- определение уровня белка в моче;
- регулярное наблюдение динамики прибавок веса;
- общий анализ крови;
- коагулограмму;
- биохимию крови;
- анализ крови на креатинин;
- УЗИ внутренних органов;
- УЗИ плода;
- назначение консультации офтальмолога для изучения глазного дна.
При необходимости женщине могут назначаться консультации других профильных специалистов для лечения сопутствующих заболеваний: кардиолога, эндокринолога, ревматолога, терапевта и др.
Лечение
Тактика лечения преэклампсии определяется после детального обследования беременной и плода и зависит от степени тяжести гестоза. Обычно больным рекомендуется наблюдение в стационаре, но при легкой степени может рекомендоваться амбулаторное наблюдение, при котором беременную каждые 2 дня должен осматривать врач.
https://youtube.com/watch?v=haHM-bEH2YU
Основные принципы лечения преэклампсии:
- Постельный режим.
- Соблюдение диеты с резким ограничением соли, жидкости и продуктов с высоким уровнем жиров. В ежедневный рацион должно входить достаточное количество продуктов, богатых белком, калия, магния, кальция и витаминов.
- Гипотензивные средства.
- Оксигенотерапия.
- Сосудорасширяющие средства.
- Противосудорожная терапия.
- Психотропные средства.
Схема медикаментозной терапии составляется индивидуально для каждой пациентки и зависит от степени тяжести преэклампсии.
При неэффективности лечения и быстром ухудшении состояния здоровья, женщине проводят прерывание беременности путем стимуляции родов или кесарева сечения. Принятие решения о ведении родов зависит от многих диагностических показателей. При необходимости, для снижения риска развития кровоизлияния в мозг и судорог, перед родоразрешением больной снижают артериальное давление до 105 мм рт. ст.
После родов женщина обеспечивается наблюдением для предупреждения развития эклампсии, которая может появляться в первые 2-4 дня после рождения ребенка. Для коррекции артериального давления обычно назначается легкое седативное средство.
Длительность пребывания в условиях стационара после родоразрешения определяется индивидуально. Она может составлять несколько дней или недель. После выписки женщина должна посещать врача каждые 2 недели, т. к. при преэклампсии на протяжении 6-8 недель артериальное давление может оставаться повышенным. Для его коррекции рекомендуется медикаментозная терапия.
Преэклампсия является тяжелым осложнением беременности и нуждается в постоянном наблюдении и лечении. Появление одного из ее симптомов является поводом для обращения к врачу, а повышение артериального давления или появление тошноты и рвоты во втором-третьем триместре беременности считается показанием для вызова «Скорой помощи».
на тему «Гестоз при беременности. Преэклампсия»:
Гестоз при беременности. Преэклампсия беременных
Источник: https://doctor-cardiologist.ru/preeklampsiya-beremennyx-chto-eto-takoe
Преэклампсия беременных
Преэклампсией называют состояние, встречающееся у беременных женщин и характеризующееся повышенным артериальным давлением, а также наличием белка в моче.
В большинстве случаев преэклампсия проявляется во второй половине беременности ближе к третьему триместру. Поэтому преэклампсию относят к поздним токсикозам беременных.
В исключительных случаях возможно проявление преэклампсии на более ранних сроках.
После преэклампсии следует самая тяжелая форма позднего токсикоза (гестоза) – эклампсия. Эклампсия сопровождается судорогами и потерей сознания. Судороги начинаются внезапно и охватывают все тело.
Опасность заключается в том, что эклампсия может стать причиной комы и даже смерти как матери, так и ее еще не рожденного ребенка. При чем развиться эклампсия может и до, и во время, и после родов.
Причины возникновения преэклампсии беременных
Несмотря на то, что эклампсия была описана еще в древних медицинских трактатах, что именно ее вызывает – не известно.
Точно так же сказать, что именно привело к развитию предшествующей ей преэклампсии, довольно сложно, поскольку точная причина такого состояния также стопроцентно не установлена.
Некоторые специалисты среди причин, вызывающих преэклампсию, называют недостаточное и неудовлетворительное питание, высокий уровень жира в женском организме или же недостаточный кровоток в матке.
Основные признаки
Среди признаков преэклампсии отмечают:
- основные: отеки, белок в моче, артериальная гипертензия;
- дополнительные: быстрая прибавка в весе, головокружение, сильные головные боли, выраженная тошнота и рвота, боль в животе, изменение рефлексов, уменьшение объема мочи, расстройство зрения, боль в подложечной области.
Но не стоит пугаться, читая эти строки, поскольку отеки во время беременности вовсе не означают наличие преэклампсии. Для беременности характерна некоторая отечность. Но, если отеки остаются даже после длительного отдыха и ко всему же сочетаются с описанными симптомами и сопровождаются высоким артериальным давлением, это – тревожный звоночек.
У кого возможно развитие преэклампсии?
В группу риска по развитию преэклампсии входят женщины:
Создает ли преэклампсия беременных опасность для малыша в утробе?
К сожалению, да. При преэклампсии нарушается плацентарный кровоток, что приводит к рождению недоразвитого малыша. Более того, беременность, осложненная преэклампсией, в большинстве случаев заканчивается преждевременными родами. Также возможен высокий риск рождения малыша с разнообразными патологиями. К примеру, эпилепсией, церебральным параличом, нарушением зрения и слуха.
Какого-либо специфического лечения преэклампсии не существует. Но, в связи с угрозой перехода этого состояния в эклампсию, беременной необходима срочная госпитализация.
В стационаре женщине, с целью предупреждения появления судорог и снижения артериального давления, могут назначить препараты сульфата магния (магнезию). Установлено, что применение сульфата магния в два раза снижает риск развития эклампсии у женщин с симптомами преэклампсии.
Чтобы понизить артериальное давление возможно применение гидралазина или аналогичных препаратов. Также возможно назначение препаратов с противосудорожным и успокоительным действиями.
Особенно тщательно в этот период контролируют потребление беременной женщиной жидкости и объем выделяемой ей мочи. Также беременной женщине рекомендуют как можно больше отдыхать. Во время отдыха нужно находиться или лежа на левом боку, или сидя прямо.
Женщинам с легкой степенью преэклампсии необходим бережный уход и существенное ограничение активности.
Если существует риск преждевременных родов, врачами будет сделано все возможное, чтобы продлить беременность и чтобы родившийся малыш выжил.
Если срок беременности уже подходит к предполагаемой дате родов, роды вызываются искусственно.
В случае очень тяжелой формы преэклампсии проводят немедленное родоразрешение, несмотря на срок беременности, поскольку малейшее промедление в таком случае чревато летальным исходом.
К счастью, не каждый случай преэклампсии заканчивается тяжело. Если верить статистике, то сегодня на две сотни случаев приходится только один, который оказывается трагичным.
Профилактика возникновения
Стопроцентно надежного способа профилактики преэклампсии беременных не существует.
Тем не менее, с целью предотвращения ее развития, врачи советуют в период вынашивания малыша (особенно, если женщина находится в группе риска) максимально внимательно относиться к своему организму: больше отдыхать, не перенапрягаться, правильно питаться и вовремя проходить медосмотры.
Необходимо регулярно сдавать все анализы, даже такие, на первый взгляд простые, как анализы крови и мочи. Постоянный контроль за уровнем белка в моче, а также за артериальным давлением помогут определить преэклампсию на ее ранних стадиях. А это, в свою очередь, позволит обеспечить максимально благоприятный исход.
Специально для beremennost.net Ольга Ризак
Источник: http://beremennost.net/preeklampsiya-beremennykh
Преэклампсия беременных – что это такое? Преэклампсия беременных: симптомы, причины и лечение
Любой врач скажет, что во время беременности у пациенток могут наблюдаться самые разные состояния, которые в других условиях говорили бы о серьезных заболеваниях. Особняком здесь стоит преэклампсия беременных, симптомы, причины и лечение которой врачам еще предстоит изучать.
Но даже то, что известно уже сейчас, позволяет говорить о некоторой опасности для здоровья как матери, так и ребенка. Может подниматься и опускаться давление, появляться отеки, но не стоит относиться к этому легкомысленно – все это может привести к очень печальным последствиям без должного лечения.
Итак, что это такое?
Преэклампсия беременных
В процессе вынашивания ребенка организм женщины испытывает серьезные перестройки и перегрузки. Не всегда при этом удается сохранить здоровье, поэтому-то каждой будущей маме и необходим постоянный контроль врачей. И все равно она может в итоге столкнуться с таким состоянием, как преэклампсия беременных. Что это такое?
Она может быть выражена по-разному, женщина может даже не ощущать никаких неудобств и считать, что ее беременность протекает совершенно нормально. Большинство врачей называют это гестозом, используя термин “преэклампсия” только по отношению к достаточно острому состоянию, характеризующемуся еще рядом симптомов. Но начинается все с довольно безобидных признаков.
Причины
Если врачам предельно понятно, что это такое преэклампсия беременных, то почему она возникает, сказать сложно. Есть определенные факторы риска, которые могут повышать вероятность ее возникновения, но они не всегда срабатывают.
И если в первую беременность женщина может столкнуться с этим явлением, то в последующие – нет. Врачи склонны говорить о том, что всему виной высокий процент жира в организме, нарушение правильной работы сосудистой системы, а также неправильное питание.
Но даже исключив все это, нельзя гарантировать, что подобная проблема не возникнет.
Кстати, преэклампсия может наблюдаться и сразу после родов, так что есть вероятность, что виной всему сбои в работе гормональной или сразу нескольких систем.
В любом случае, если когда-либо при беременности наблюдались признаки преэклампсии, при планировании следующей стоит посоветоваться сразу с несколькими специалистами, среди которых будет гематолог, эндокринолог и, конечно, акушер-гинеколог.
Возникновение и течение
Женщина испытывает довольно большое количество неприятных симптомов, которые должны ее насторожить еще до того, как начинается серьезная преэклампсия беременных. Что это такое?
Во-первых, это подъем кровяного давления до достаточно высоких значений. Это может никак не ощущаться, особенно если будущая мама пренебрегает регулярными посещениями врача, а также не измеряет этот показатель самостоятельно.
Во-вторых, это серьезные отеки, от которых практически невозможно избавиться.
Резкий набор веса, тяжесть в ногах и их опухание к концу дня – это можно в какой-то мере рассматривать как нормальные для беременности явления, которые можно попробовать купировать более сбалансированным питанием и введением в рацион клюквенного морса.
Но если подобные меры не помогают, а состояние лишь ухудшается, сочетаясь с высоким давлением, есть смысл говорить о гестозе – так называемом токсикозе второй половины беременности.
Третий признак того, что в скором времени может наступить преэкламсия легкой степени у беременных, – наличие белка в анализе мочи. Это означает, что серьезно страдают почки, они просто не справляются с нагрузкой и начинают отказывать. В случае дальнейшего игнорирования заболевания появляются и другие, более опасные признаки, которыми проявляет себя преэклампсия беременных.
Симптомы
После появления отеков, которые, кстати, могут совсем не ощущаться, но оказывать существенное влияние на плод, а также белка в анализе мочи другие признаки прогрессирования гестоза могут проявляться довольно быстро. Может наблюдаться снижение диуреза, дальнейшая задержка жидкости в организме. При этом женщина может ощущать боли в животе, головокружение, рвоту, тошноту. Затем могут измениться рефлексы вследствие отека мозга.
Нужно понимать, что своевременное обращение к врачу поможет избежать всех этих неприятностей. В настоящее время уже выработана тактика лечения, а в крайнем случае максимального торможения прогрессирования заболевания. Зачастую удается значительно продлить беременность и иногда даже доносить ребенка до положенного срока, благополучно родоразрешившись с помощью хирургов.
Степени
Преэклампсия беременных различается по тяжести ее протекания и необходимости принятия срочных мер. Традиционно выделяют три, и если исходить из нормы давления 120/80, то они выглядят следующим образом:
- Преэклампсия легкой степени у беременных. Могут наблюдаться небольшие отеки, а значение АД поднимается не выше 150/90. Есть изменения в биохимическом анализе крови, белок в моче – не более 1 грамма на литр.
- Умеренная преэклампсия беременных. Давление на уровне 170/110, вследствие этого головная боль. Уровень белка в моче до 5 граммов на литр. Изменяется количество тромбоцитов и мочевины в крови.
- Преэклампсия тяжелой степени у беременных. Показатели превосходят вышеназванные цифры. Появляются и прогрессируют дополнительные симптомы: боль в животе, головокружение и дурнота, нарушение зрения.
Опасность состоит еще и в том, что преэклампсия может очень быстро прогрессировать.
Поэтому даже однократное повышение давления до достаточно высоких значений может стать поводом для внеочередного посещения врача, а в тяжелых случаях – вызова скорой помощи.
Необязательно запоминать название “преэклампсия беременных”, что это такое, врачи поймут сами. Нужно лишь не забывать о том, что медики просто не смогут помочь, если приедут слишком поздно.
Диагностика
На каждом приеме у гинеколога производится измерение артериального давления, а также взвешивание. Кроме того, проводится анализ мочи на наличие в ней белка. Если же есть предрасположенность к тому, что возникнет преэклампсия беременных, сиптомы или подозрения, есть смысл регулярно осуществлять ряд дополнительных тестов.
Во-первых, это анализ крови на биохимию. Он позволяет выявить активность печеночных ферментов и изменение их уровня. Во-вторых, это анализ крови на гемостаз, то есть свертываемость крови.
Этот тест позволяет выявить такую проблему, как тромбообразование. Третий анализ, который помогает контролировать состояние беременной – кровь на уровень креатинина и мочевины.
Он позволяет оценить работу почек.
Как правило, в условиях стационара проводятся и более простые и наглядные тесты – например, анализ на суточную потерю белка или проба Зимницкого, показывающая работу выделительной системы.
Лечение преэклампсии
У беременных, с точки зрения врачей, есть один серьезный недостаток – для них нельзя использовать большую часть лекарственных препаратов.
Разумеется, арсенал медикаментов для сохранения более или менее стабильного состояния при преэклампсии достаточно широк, но все равно они не всегда оказываются эффективными, ведь каждый организм уникален в своих реакциях.
Усложняет ситуацию и то, что это состояние может прогрессировать примерно с двадцатой недели беременности, и в этом случае шансов на самостоятельное вынашивание практически нет.
Обычно проводится комбинированная терапия, направленная на снижение артериального давления и объемов лишней жидкости в организме, а также на улучшение кровотока к плоду.
В основной массе вовремя начатое лечение преэклампсии у беременных позволяет избавиться от проблем на достаточный для благополучного донашивания срок.
Но в российской практике женщина, страдающая от гипертензии, скорее всего не будет допущена до самостоятельных родов по медицинским показаниям, так что в этом случае нужно психологически подготовиться к кесареву сечению.
Последствия для матери
Эклампсия может возникнуть, если долго игнорируется преэклампсия беременных. Что это такое, и чем характеризуется это состояние? Это очень опасное осложнение, которое может угрожать не только здоровью, но и жизни женщины.
Развивается HELLP-синдром, то есть наблюдается повреждение печени, разрушение эритроцитов и уменьшается количество тромбоцитов. Могут начаться судороги, и даже наступить кома. Иногда бывает и летальный исход. Впрочем, болезнь отражается не только на матери.
Последствия для плода
Негативное воздействие на ребенка начинается еще во время повышения артериального давления. Сосуды сужаются, нарушается кровоток в плаценте, малыш недополучает кислород и питательные вещества.
Плод хуже растет, могут наблюдаться нарушения на КТГ и во время УЗИ. Если преэклампсия началась на достаточно раннем сроке, могут наблюдаться маловесность, нарушения свертываемости крови, а также другие сбои.
Так что не стоит пренебрегать медицинской помощью.
Источник: http://fb.ru/article/167990/preeklampsiya-beremennyih---chto-eto-takoe-preeklampsiya-beremennyih-simptomyi-prichinyi-i-lechenie
Преэклампсия тяжелой степени у беременных
Преэклампсия — это патология, возникающая у беременных, для которой характерно появление отеков, нарушение работы почек и повышение давления. По статистике на данный момент каждая пятая беременная женщина страдает от преэклампсии.
В группе повышенного риска находятся женщины, подверженные заболеваниям сердечно-сосудистой системы. Патология развивается чаще всего на поздних сроках беременности и может привести в необратимым последствиям.
Причины тяжелой преэклампсии
По каким причинам преэклампсия тяжелой степени может возникнуть у беременных до конца не ясно. Медицинские специалисты в первую очередь рассматривают генетическую предрасположенность к этой патологии.
Организм больной женщины не может окончательно приспособиться к новым нагрузкам, возникающим при беременности, и дает сбои. На данный момент на первый план среди первопричин выходят нарушения в гормональном фоне.
Если выработка гормонов, отвечающих за тонус стенок сосудов уменьшается, это неизбежно приводит к спазму сосудов. На фоне этой патологии и повышающейся свертываемости крови и возникает преэклампсия.
Что такое преэклампсия тяжелая?
Преэклампсия развивается в трех степенях: легкой, средней и тяжелой.
Для тяжелой степени характерны обмороки, боли в затылочной доле головы, сильные отеки, покалывания в правом боку, ухудшение зрения и черные точки перед глазами.
Данная степень заболевания может перейти в эклампсию, крайне опасную патологию, вызывающую серьезные последствия в виде судорог и отеков внутренних органов.
Тяжелая преэклампсия при родах у матери может привести к летальному исходу и для роженицы, и для плода.
Преэклампсия тяжелой степени во время родов
Еще до процесса родов такая степень преэклампсии провоцирует кислородное голодание плода. Будущий ребенок не получает питательные вещества и кровь, богатую кислородом, в количествах, необходимых для полноценного развития.
Это может привести не только к выкидышу или замиранию беременности на поздних сроках, но и к необратимым последствиям для здоровья будущего ребенка.
Смертность при родах от этой патологии одна из самых высоких.
В половине случаев преэклампсия возникает на поздних сроках до беременности, во второй половине либо во время родов, либо после них. Если медицинские специалисты диагностируют тяжелые поражения печени и почек матери, возникает необходимость срочного родоразрешения.
Тяжелая преэклампсия последствия
Патология может вызвать серьезные изменения в работе сердечно-сосудистой системы и нарушения поступления крови к жизненно важным органам матери и ребенка. Возможно возникновение гипертонического криза, который в свою очередь может привести к инфаркту, инсульту или летальному исходу.
Среди последствий преэклампсии стоит отметить острую почечную недостаточность; сильный отек печени с последующим отмиранием ее клеток; отек головного мозга, который может привести к коме; отеки легких.
Преждевременная отслойка плаценты и нарушения в развитии плода являются самыми «безобидными» последствиями для нерожденного ребенка.
Признаки тяжелой преэклампсии и критерии
На легкой и средней стадии преэклампсия может развиваться практически бессимптомно, ограничившись небольшими скачками давления и легким головокружением.
При тяжелой степени из-за отека печени женщина испытывает болевые ощущения в правом боку, чем-то схожие с покалыванием при быстром беге.
Среди прочих симптомов можно выделить тошноту, головокружения, ухудшение зрения, боли в затылке и лобной доле головы, сильную отечность частей тела, боли в животе, увеличение потребляемой жидкости и уменьшение объемов жидкости, выводящейся из организма при мочеиспускании.
Преэклампсия тяжелая — лечение и терапия
Лечение преэклампсии проводится под строгим наблюдением врача. Пациентке придется соблюдать постельный режим, избегать стрессов и ограничить употребление соленой, острой, жареной и жирной пищи.
Из медикаментозных препаратов могут быть назначены сосудорасширяющие лекарства, психотропные и противосудорожные препараты.
Как лечить преэклампсию беременным?
При легкой или средней степенях преэклампсии женщина может остаться дома, при условии соблюдения постельного режима и отсутствия нервных расстройств.
При тяжелой степени беременную необходимо госпитализировать, чтобы под бдительным контролем медицинских специалистов можно было наблюдать за динамикой изменений в организме.
Зачастую больную помещают в палату со слабым освещением и прописывают строгий постельный режим. В некоторых случаях возможны ограничения на суточную норму потребляемой жидкости или же введение питательных веществ через капельницу.
Курс лечения будет строго индивидуальным, в зависимости от симптоматики, характера развития патологии, ее стадии, конкретных нарушений в работе внутренних органов и общего состояния плода.
Препараты
Для снятия судорог назначают Сульфат Магния и вспомогательные препараты: Диазепам и Фенобарбитал.
Для нормализации давления и предотвращения гипертонического криза назначают гипотензивные препараты:
- Метилдопа;
- Клофелин;
- Атенолол;
- Урапидил.
Давление у беременной необходимо снижать постепенно в течение 2-3 часов. Психотропные препараты могут быть назначены в крайних случаях, при необходимости воздействия на нервную систему.
Медикаментозное лечение должно проводится только в соответствии с предписаниями лечащего врача.
Преэклампсия тяжелой степени неотложная помощь
Если беременная женщина при преэклампсии корчится в судорогах, в первую очередь необходимо вызвать скорую медицинскую помощь, сделать укол Сульфата Магния и обеспечить проходимость дыхательных путей.
Необходимо измерить давление, в случае повышения которого сделать укол Клофелина.
(9 3,44 из 5)
Загрузка…
Источник: https://fitohome.ru/bolezni/gipertoniya/preeklampsiya-tyazheloj-stepeni-u-beremennyx.html